INTRODUCCIÓN
La pandemia por SARS-CoV-2 puso en jaque a la mayoría de los sistemas de salud del mundo, con una tasa de utilización elevada de cuidados críticos y para la cual no se contaba con suficiente recurso humano calificado, por lo que se debió cubrir esa demanda con personal sin la experticia necesaria o generando un volumen de trabajo mayor en el staff de esas áreas. En este marco, día a día aparecen nuevas publicaciones sobre el estrés del sistema y del personal de salud.1
Los pacientes que padecieron COVID-19 grave registraron estancias largas en unidades de cui dados críticos (UCI), uso prolongado de drogas analgosedantes y bloqueantes neuromusculares, requerimiento de asistencia ventilatoria mecánica (AVM) y largos ciclos de posición prono. La simul taneidad de un gran volumen de pacientes críticos superó la capacidad del personal para brindar una adecuada atención, lo que genera posibles complicaciones relacionadas con el estrés de los trabajadores.1,2
La osificación heterotópica (OH) consiste en formación de tejido óseo en zonas de tejido blando extraesquelético donde habitualmente no existe hueso.3
Hay dos presentaciones típicas de OH: la he reditaria y la adquirida. La segunda es más pre valente y se observa principalmente en pacientes con inmovilización prolongada luego de lesiones traumáticas musculoesqueléticas, lesiones neuro lógicas, grandes quemados, síndrome de dificultad respiratoria aguda (SDRA) o cirugías mayores.4
La inmovilización prolongada es un factor común entre los pacientes que presentan lesión cerebral traumática, lesión de médula espinal, SDRA de otras causas y COVID-19 graves.5
La lesión tisular produce una invasión de cé lulas inflamatorias, que genera alteración en las células de origen mesenquimatoso. Esta afectación puede conducir hacia un programa osteogénico u osteocondrogénico al diferenciar las células me senquimatosas en osteoblastos.6 La inflamación sistémica, el metabolismo alterado del calcio y la miositis local que presentan los pacientes con CO VID-19 podría llegar a desencadenar este efecto.7
La OH fue reportada recientemente como una complicación asociada a pacientes con COVID-19 grave, que tuvieron largos períodos de AVM y estancia hospitalaria prolongada.7 En la gran ma yoría de los casos, fue identificada posterior al alta hospitalaria, donde el dolor, la limitación al movi miento y la rigidez articular fueron los síntomas que desencadenaron la sospecha y posteriormente el diagnóstico fue confirmado a través de estudios por imágenes.5,8,9
CASO CLÍNICO 1
Paciente masculino de 43 años de edad que ingre só en la UCI por neumonía grave por COVID-19, luego de cursar dos días de internación en sala general sin revertir la hipoxemia a pesar de recibir altas concentraciones de oxígeno. Obesidad grado I como única comorbilidad. Requiere AVM desde el ingreso a UCI y presenta criterios de SDRA grave.
Durante los primeros 10 días de su estadía en la UCI realizó de manera alterna 4 períodos de posición prona prolongada, los que sumaron un total de 192 h en ese período y en esa posición. Hasta el día 23 (de UCI) recibió sedación profunda y bloqueantes neuromusculares. Presentó inter currencias infecciosas, escara sacra y debilidad adquirida en UCI (DAUCI). Luego de suspender el bloqueo neuromuscular y con un nivel de seda ción superficial, la puntuación en la evaluación de la fuerza muscular mediante la escala Medical Research Council (MRC) fue de 38/60, por lo que se encuentra por debajo del punto de corte de 48/60.10 Se logra la desvinculación de la AVM a los 31 días de estadía en UCI y el alta hospitalaria a los 52 días desde el ingreso al hospital, sin reque rimiento de oxígeno suplementario y con un MRC de 50/60. Durante su estancia en el hospital tuvo como promedio diario de aporte de calcio 1044 mg, fósforo 728,6 mg y vit D 737,6 UI. El promedio de aporte diario de corticoides fue de 9,29 mg (0,093 mg/kg/d) de dexametasona.
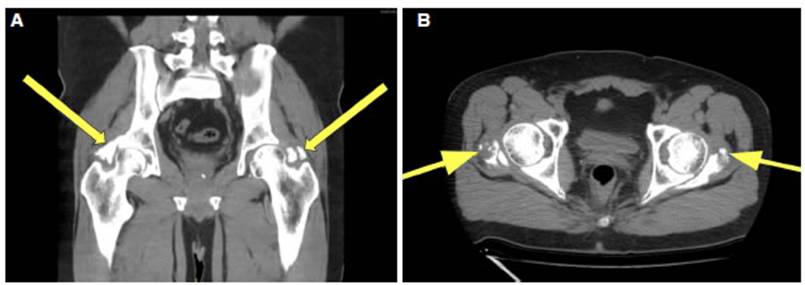
A los seis meses del alta, el paciente consulta por dolor y limitación del movimiento de rotación externa e imposibilidad para la abducción de am bas caderas. Se solicita una tomografía de pelvis y cadera y se observa OH bilateral de cadera (Figura 1 A y B).
CASO CLÍNICO 2
Paciente de 58 años, hipertenso y con obesidad grado 1 que, estando internado en sala general con diagnóstico de neumonía grave por COVID-19, presenta accidente cerebrovascular isquémico, lo que motiva su ingreso en la UCI. Evoluciona con deterioro respiratorio, por lo que requiere AVM. Recibe 2 ciclos de prono, y suma un total de 60 h durante los primeros 10 días de estadía en UCI. Presenta intercurrencias infecciosas y escara sa cra. Se logra desvinculación de AVM luego de 39 días. Permanece en UCI por 45 días y es dado de alta hospitalaria a los 111 días desde su ingreso. Durante su estancia en el hospital tuvo como promedio diario de aporte de calcio 2359,34 mg, fósforo 1538,6 mg y vit D 1190,8 UI. El promedio de aporte diario de corticoides fue de 7,75 mg (0,072 mg/kg/d) de dexametasona. Sin requerimiento de oxigenoterapia al egreso, con déficit motor braquio crural derecho moderado, ataxia, alteración en el campo visual y alimentación por gastrostomía por trastorno deglutorio. A un año del egreso, habiendo logrado una mejoría funcional, se evidencia limi tación al movimiento no relacionado con su déficit motor. Se realiza TC de pelvis en la que se observa OH de ambas caderas (Figura 2 A y B).
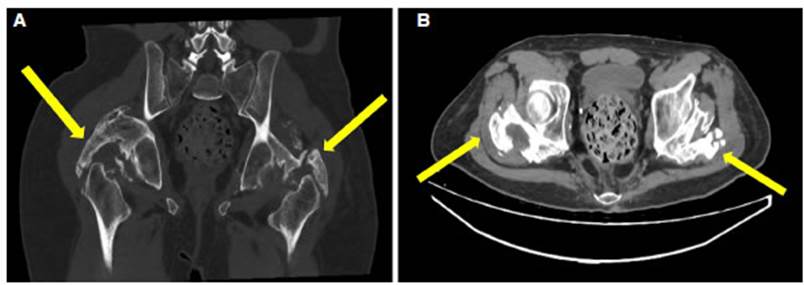
Figura 2 Tomografía computarizada de pelvis y cadera. A Corte coronal y B corte axial. En ambas imágenes, las flechas indican la presencia de osificación heterotópica.
Hasta la fecha sin oportunidad quirúrgica.
DISCUSIÓN
Los casos publicados de OH en pacientes con CO VID-19 se dieron ante presentaciones graves de la enfermedad, con internaciones prolongadas y so porte ventilatorio invasivo por SDRA.5-9, 11-13 Como con cualquier causa de SDRA grave, la parálisis y la sedación profunda fue parte de la terapéutica.14,15
Durante la estadía de los dos pacientes presen tados, el porcentaje ocupacional de la UCI excedió entre el 66 % y el 100 % su capacidad máxima. Expresado de otra manera, el porcentaje ocupa cional fue del 166 % y del 200 %, la carga laboral del personal de enfermería medida por TISS-28 fue de 72 puntos, lo que excedió casi por el doble las posibilidades laborales de un enfermero [datos propios]. Complicaciones infecciosas, como neumo nía asociada a la ventilación mecánica, infecciones asociadas a catéteres y úlceras por decúbito tripli caron el valor promedio del servicio. En ese marco, la kinesioterapia motora se vio postergada ante la necesidad de atender circunstancias urgentes, lo que contribuyó a largos períodos de inmovilización. Los tiempos disminuidos al lado de la cama del pa ciente interfirieron con la correcta implementación de protocolos de destete ventilatorio, que redundó en mayores tiempos de AVM y estadía en UCI, por lo tanto, mayor tiempo de bloqueantes neuromus culares y sedantes, lo que trajo como consecuencia la inmovilidad prolongada de los pacientes.
Algunas publicaciones que plantean la fisiopa togenia de la OH consideran a la inmovilización como un factor asociado, sin ahondar en diferencias entre la movilización activa versus pasiva. En el trabajo de Stoira y cols., se destaca una prevalen cia cuatro veces mayor en pacientes distresados por COVID-19 respecto de pacientes con otras causas de SDRA. No contamos con medición de paratohormona, fósforo ni vit D. Sin embargo, los aportes de calcio, vit D y fósforo fueron adecuados a las necesidades basales. Respecto al uso de corticoides, las dosis utilizadas fueron muy elevadas, y concuerdan con lo reportado por Stoira y cols. Si bien se plantean características propias de la infección por SARS-CoV-2 como alteraciones hu morales, trastorno en el metabolismo del calcio, respuesta inflamatoria y lesión muscular directa, concluye que la inmovilización prolongada es el único factor relevante en el análisis multivariado y recomienda la movilización pasiva temprana como método preventivo para el desarrollo de OH.7
CONCLUSIÓN
Nuestro reporte de casos encuentra factores que han sido expuestos en la bibliografía como posibles causas de OH en pacientes con COVID-19, tal es el caso del uso prolongado de sedantes y bloqueantes neuromusculares en pacientes que cursan con un estado inflamatorio intenso. El estado crítico y la estrategia terapéutica tienen como consecuencia largos períodos de inmovilidad durante la estadía en UCI.
De todos modos, lo arriba descripto no logra explicar la mayor prevalencia de OH en pacientes que cursaron SDRA por COVID-19 cuando se los compara con pacientes que padecieron SDRA de otras etiologías, entendiendo que no habría dife rencias respecto de los estados inflamatorios ni la recomendación sobre utilización de analgosedacion profunda y bloqueo neuromuscular.
Interpretamos que la carga laboral que generó la asistencia de pacientes durante los picos de la pan demia influyó considerablemente, lo que provoca situaciones poco frecuentes en la práctica diaria, como priorizar la intervención kinésica respirato ria sobre la motora, dificultad para llevar a cabo protocolos de destete de AVM y un menor tiempo de permanencia al lado de la cama del paciente por su condición de aislamiento.
El resultado de esto podría haber desencadenado más días de drogas sedantes y bloqueantes neu romusculares, más días de ventilación mecánica y retraso o imposibilidad en la movilidad pasiva y activa de los pacientes, todas circunstancias favorecedoras de OH.
Creemos que la mayor prevalencia de OH en la COVID-19 grave podría ser un marcador de estrés del sistema de salud. Consideramos relevante la realización de futuras investigaciones que evalúen dicha asociación.