INTRODUCCIÓN
Las fracturas de calcáneo representan el 60% de las lesiones traumáticas del pie del adulto y el 2% del total.1 Estas lesiones generan un alto impacto socioeconómico debido a los largos períodos de ausentismo laboral como consecuencia del elevado porcentaje de secuelas que generan. Aunque no hay un consenso sobre el tratamiento de las fracturas articulares de calcáneo desplazadas, la reducción abierta y la osteosíntesis a través del abordaje lateral extendido han sido el patrón de referencia en las últimas tres décadas.2 Este abordaje permite una excelente visualización para reducir esta fractura, pero la tasa de complicaciones es alta, a pesar de un meticuloso manejo de partes blandas.3 Esto ha llevado al desarrollo de cirugías menos invasivas que incluyen miniabordajes laterales, mediales, posteriores y fijación percutánea con asistencia artroscópica.4 Estas técnicas disminuyen el trauma de partes blandas y el riesgo de complicaciones con una reducción aceptable.
Las técnicas percutáneas fueron descritas en 1855, por Clark.5 Westhues y Gissane describieron procedimientos percutáneos que fueron modificados y popularizados por Essex-Lopresti.
Los resultados son prometedores en cuanto a la disminución de las tasas de infecciones y complicaciones de la herida, aunque hay controversias sobre la indicación y los resultados a largo plazo en cuanto al puntaje funcional, la movilidad, la satisfacción del paciente, el grado de artrosis y la necesidad de procedimientos adicionales.6
El objetivo de nuestra investigación fue describir los resultados radiográficos, funcionales y las complicaciones del tratamiento percutáneo en pacientes con fracturas de calcáneo tipo IIC de Sanders con patrón fracturario en lengüeta.
MATERIALES Y MÉTODOS
Se evaluó, en forma retrospectiva, a nueve pacientes (3 mujeres y 6 hombres) con nueve fracturas de calcáneo articulares desplazadas tipo IIC de Sanders con patrón fracturario en lengüeta, tratadas por vía percutánea con tornillos, entre enero de 2019 y enero de 2020. Los criterios de exclusión fueron: fracturas homolaterales de tobillo y pie, pacientes inmaduros esqueléticamente, seguimiento <12 meses, cirugías previas en el mismo pie y tobillo, fracturas en depresión articular y tipos I, III y IV de Sanders.
Se utilizaron las clasificaciones de Sanders y Essex-Lopresti.7
Evaluación radiográfica
Los pacientes fueron evaluados antes de la cirugía con radiografías de pie, de frente y de perfil. La radiación fue de 4 mA y 60 Kv en la proyección lateral y de 3,2 mA y 57 Kv en la proyección anteroposterior. El rayo se centró en el maléolo medial en la imagen de perfil y en el cuneiforme medial en la imagen de frente. El rayo fue paralelo en la imagen lateral e inclinado 15º caudoapical en la anteroposterior. La distancia del tubo de rayos al chasis fue de 120 cm en ambas incidencias.
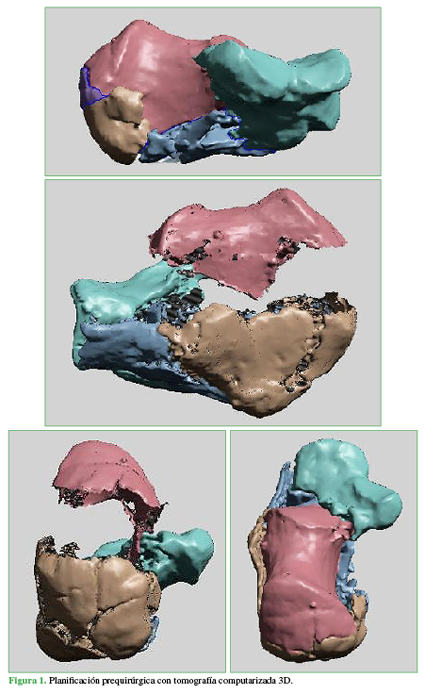
Antes de la cirugía, se realizó una tomografía computarizada multiplanar con cortes <1 mm, en los planos axial, sagital y semicoronales (ángulo de 30°) y reconstrucción 3D (Figura 1). Se usó la incidencia de Broden y axial de calcáneo intraoperatoria con intensificador de imágenes para constatar la reducción de la faceta posterior y el control de la osteosíntesis.8
En el posoperatorio inmediato, se tomaron radiografías de pie, de frente y de perfil, sin carga y con carga a las semanas 6 y 12, y al final del seguimiento. En la radiografía lateral, se midió el ángulo de Böhler que consiste en dos líneas, una desde el punto más alto de la tuberosidad anterior al más alto de la faceta posterior y otra tangencial al borde superior de la tuberosidad posterior. Su valor es de 20 a 40°.9 Se cuantificó si hubo cambios >5° que señalan colapso de la altura del calcáneo. 10Se evaluó el grado de artrosis en las articulaciones subastragalina y calcaneocuboidea.11
Evaluación clínica
Se evaluó la función con el puntaje de la AOFAS (American Orthopedic Foot and Ankle Score). El resultado se clasificó en: excelente >90, bueno >80, regular >70 y malo ≤70.5
La movilidad subtalar se evaluó en forma comparativa. Se la clasificó en: restricción normal o leve, moderada y severa, según el puntaje AOFAS.5
Se registraron las complicaciones de la herida que fueron divididas en: menores (necrosis de los bordes, dehiscencia superficial) y mayores (infecciones profundas, dehiscencias profundas y osteomielitis).12 También, se evaluó la lesión neurológica y la necesidad de cirugías adicionales, como retiro del material de osteosíntesis y artrodesis subtalar.
Se llevó a cabo un análisis estadístico a través de medidas descriptivas (media y desviación estándar, máximo y mínimo). Los datos fueron cargados en el sistema de EPIDAT versión 4.2. Se consideró estadísticamente significativo un valor p <0,05.
Técnica quirúrgica
Se coloca al paciente en decúbito lateral. Se emplea un intensificador de imágenes para realizar controles intraoperatorios del pie, de frente, de perfil, axial e incidencia de Broden.
Se realiza una incisión de 5 mm para-aquiliana externa y se coloca una clavija de Steinmann de 5 mm en el sector superoexterno de la tuberosidad. Se introduce por la lengüeta dirigida al sector anteroinferior de esta.
La reducción se realiza en cuatro pasos. En el primero, se lleva el talón y el antepié al varo generando un desplazamiento lateral de la faceta posterior (esta etapa es para separar los fragmentos). En el segundo paso, se toma con una mano el antepié y, con la otra, la clavija de Steinmann que sale de la piel y se efectúa un movimiento de palanca hacia distal de la clavija de 5 mm. De esta manera, se eleva y reduce el fragmento en lengüeta. En el tercer paso, se hace valgo con el clavo para llevar la faceta posterior hacia el sustentaculum tali. Se controla con intensificador de imágenes y luego se ancla la clavija de Steinmann a la tuberosidad anterior (Figura 2).
Si la reducción de los ángulos de Böhler y de Gissane es buena, se procede a la estabilización con tornillos. Utilizamos diferentes opciones: 3,5 mm corticales; 4,0 mm esponjosa canulados; 6,5 mm esponjosa canulados y 5 mm bloqueados. El constructo depende del tamaño de los fragmentos y del patrón de la fractura evaluados antes de la reconstrucción 3D. En algunos casos, colocamos tornillos que fijen la lengüeta desde el nivel superoexterno y superomedial hasta la tuberosidad anterior, la tuberosidad posterior a la anterior (Figura 3) o desde la tuberosidad posterior hasta el fragmento en lengüeta (Figura 4).
En el posoperatorio, se coloca una férula posterior por 10 días y se inicia la movilidad del tobillo y subtalar. Se indica carga parcial con muletas y férula a partir de las cuatro semanas y, en forma progresiva, hasta las semanas 10-12 cuando el apoyo es total.
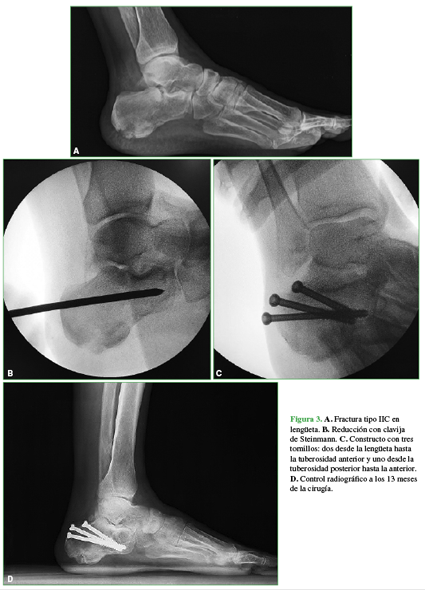
Figura 3 A. Fractura tipo IIC en lengüeta. B. Reducción con clavija de Steinmann. C. Constructo con tres tornillos: dos desde la lengüeta hasta la tuberosidad anterior y uno desde la tuberosidad posterior hasta la anterior. D. Control radiográfico a los 13 meses de la cirugía.
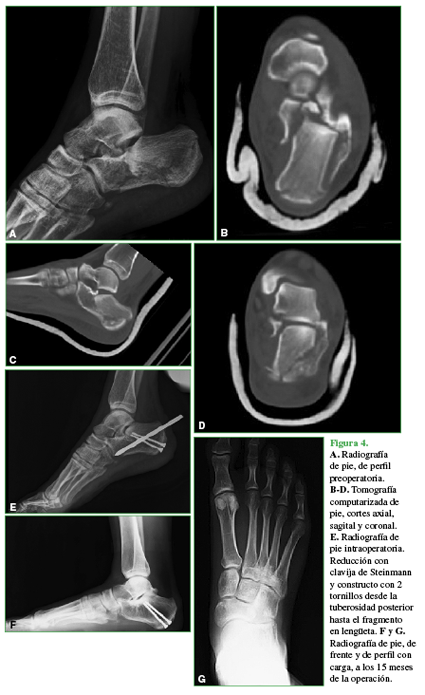
Figura 4 A. Radiografía de pie, de perfil preoperatoria. B-D. Tomografía computarizada de pie, cortes axial, sagital y coronal. E. Radiografía de pié intraoperatoria. Reducción con clavija de Steinmann y constructo con 2 tornillos desde la tuberosidad posterior hasta el fragmento en lengüeta. F y G. Radiografía de pie, de frente y de perfil con carga, a los 15 meses de la operación.
RESULTADOS
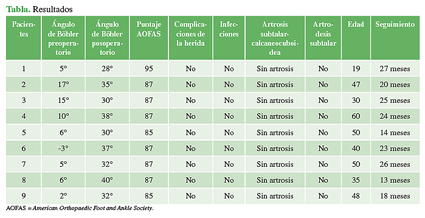
La edad promedio de los pacientes era de 42.1 años (± 12) (rango: 19-60). El seguimiento promedio fue de 21.1 meses (± 5,2) (rango: 13-27). El ángulo de Böhler preoperatorio era de 7° (± 6,2) (rango: -3/17) y el ángulo posoperatorio final, 33,6º (± 4,1) (rango: 28-40). Esta corrección fue estadísticamente significativa (p <0,00001) (Tabla).
Se observó una restricción leve de la movilidad subtalar en todos los pacientes. No se detectó artrosis subtalar ni calcaneocuboidea. El puntaje AOFAS fue bueno en cuatro pacientes y excelente en cinco. Todos obtuvieron resultados buenos (44,4%) y excelentes (55,6%). No se produjeron infecciones de la herida, lesiones neurológicas ni complicaciones de la herida. No fue necesario realizar artrodesis subtalar ni retirar el material de osteosíntesis.
DISCUSIÓN
Las fracturas de calcáneo representan el 2% de todas las fracturas y la mayoría ocurre en adultos.
El tratamiento sigue siendo controvertido, porque se han publicado resultados similares del manejo conservador y el quirúrgico,13 pero la mayoría de los cirujanos ortopédicos se inclina por la cirugía debido a sus resultados satisfactorios.14
Los abordajes quirúrgicos siguen generando controversia, aunque se ha demostrado que las técnicas mininvasivas disminuyen las complicaciones de partes blandas y las infecciones comparadas con el abordaje lateral extendido.6
Ha surgido una amplia variedad de técnicas percutáneas para disminuir los problemas de partes blandas.6,15 No hay consenso sobre qué tipos de fracturas deben ser tratadas por vía percutánea. Algunos autores indican este procedimiento para fracturas tipos II, III y IV de Sanders,16,17 mientras otros solo para el tipo IIA, B y C con asistencia artroscópica para controlar la reducción articular, salvo en las tipo IIC donde la carilla articular está desplazada, pero intacta.18
En nuestra serie, no hubo complicaciones de la herida ni de partes blandas. La colocación de tornillos a través de pequeñas incisiones disminuye el riesgo de complicaciones de partes blandas y de la formación de adherencias y rigidez en la articulación subastragalina. Esta fibrosis es secundaria a los diferentes tipos de abordajes y la colocación de placas, pese a una preparación y reducción anatómica meticulosas.19
El puntaje AOFAS fue excelente y bueno en todos los casos, con un promedio de 87. Rammelt y cols. comunican un puntaje de 92 en 33 pacientes con fracturas tipo IIA y B.18 En nuestra serie, todas eran fracturas tipo IIC, comparable con la de la serie de Tornetta quien utiliza el puntaje de Maryland con excelentes y buenos resultados en el 85% de los 41 pacientes, a 3.4 años de seguimiento.20
Después de la reducción percutánea, el uso de fijador externo o clavos de Kirschner a través de la piel como fijación definitiva aumenta un 3,5% el riesgo de infección.21 Tornetta cambia este tipo de fijación por tornillos en las fracturas de calcáneo, porque los pacientes referían molestias relacionadas con los clavos en el calzado.20
Schepers recomienda colocar tornillos solos en las fracturas sin conminución y cuando la calidad ósea es buena.22 En un estudio biomecánico, se demuestra que la estabilidad con tornillos intramedulares es superior que con placas tradicionales, posiblemente porque se anclan a zonas de mayor densidad en el calcáneo.23
No se observó una pérdida de la reducción en el ángulo de Böhler de más de 5° en ninguno de los pacientes. Este mejoró de 7° en el preoperatorio a 33° en el posoperatorio final sin pérdida de la reducción. Existen estudios que demuestran la restauración del ángulo con la cirugía percutánea.24,25
La pérdida de la movilidad subtalar fue leve en todos los pacientes. Esto podría atribuirse a que nuestras fracturas son tipo IIC y tienen intacta la faceta posterior, escasa fibrosis en la región subtalar por mínima desperiostización y menor osteosíntesis.
Las limitaciones de este estudio son la escasa cantidad de pacientes, el corto plazo de seguimiento y la ausencia de un grupo de control.