INTRODUCCIÓN
La expresión hallux rigidus hace referencia a la artritis degenerativa de la articulación metatarsofalángica. Davies-Colley proporcionó la primera descripción de este cuadro en 1887 y Cotterill acuñó el término hallux rigidus. Después del hallux valgus, es la afección más común del dedo gordo del pie.1
El hallux valgus rigidus es una deformidad frecuente y degenerativa, que se caracteriza por la subluxación de la articulación metatarsofalángica del primer rayo, con desviación lateral del hallux y desviación medial del primer metatarsiano (M1). La etiología sigue siendo desconocida, aunque existen varias teorías al respecto. Predomina en el sexo femenino, con una relación de 3 a 1.2,3,4
Se han publicado muchas técnicas quirúrgicas para corregir la deformidad del hallux valgus y del hallux rigidus, no así para el hallux valgus rigidus.
La osteotomía distal del M1 se puede utilizar para corregir diversos grados de desviaciones del hallux.
Los procedimientos quirúrgicos más empleados para la corrección del hallux rigidus incluyen desde la queilectomía dorsal, la osteotomía de Green-Watermann hasta la artrodesis para los casos más graves.1
En 1958, Mitchell5 describió una osteotomía de doble corte a través del cuello del M1 que provoca el desplazamiento lateral y un acortamiento del M1. Originalmente, la osteotomía se fijaba con una sutura circunferencial colocada a través de dos perforaciones paralelas y atada dorsalmente. Las indicaciones para este procedimiento eran: pacientes jóvenes con hallux valgus severo, dolor moderado o intenso, deformidad e inestabilidad articular, incapacidad de utilizar calzados apropiados y fracaso del tratamiento incruento.6 La principal complicación descrita a causa de esta osteotomía es la recurrencia del hallux valgus con dolor en la eminencia medial.7
La hipótesis que se plantea es que la técnica quirúrgica descrita en este estudio logra excelentes resultados clínico-funcionales a mediano plazo y es reproducible. Por ello, el objetivo de este estudio fue describir la técnica quirúrgica y evaluar los resultados a mediano plazo.
MATERIALES Y MÉTODOS
Muestra poblacional
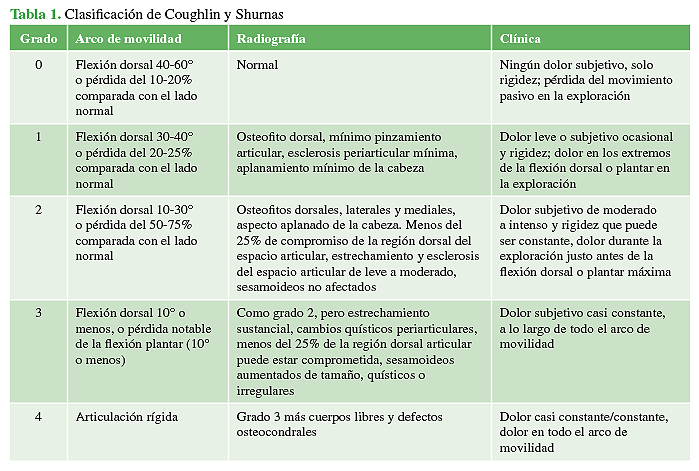
Se llevó a cabo un estudio prospectivo observacional. Entre agosto de 2015 y enero de 2019, se trató a 21 pacientes (23 pies) con hallux valgus asociado a hallux rigidus grado 2, según la clasificación de Coughlin y Shurnas.8 Esta clasificación los divide en cinco grados (de 0 a 4), considera el rango de movilidad de la articulación metatarsofalángica del hallux, los cambios radiográficos y las manifestaciones clínicas (Tabla 1). El estadio 2 de la clasificación corresponde a una flexión dorsal de 10-30° o una pérdida del 50-75% de la movilidad comparada con la del lado sano. En las radiografías, se observan osteofitos dorsales, laterales y mediales, cabeza de aspecto aplanado, menos del 25% de compromiso de la región dorsal del espacio articular, estrechamiento y esclerosis del espacio articular de leve a moderada, sin compromiso de los sesamoideos. Con respecto a la clínica, el paciente siente dolor de moderado a intenso y hay rigidez que puede ser constante.
Se evaluó y controló a 21 pacientes (23 pies). Todos fueron operados por el mismo cirujano especialista en pierna, tobillo y pie, mediante una osteotomía de Mitchell modificada.
El método se seleccionó luego de un análisis y una evaluación radiográfica.
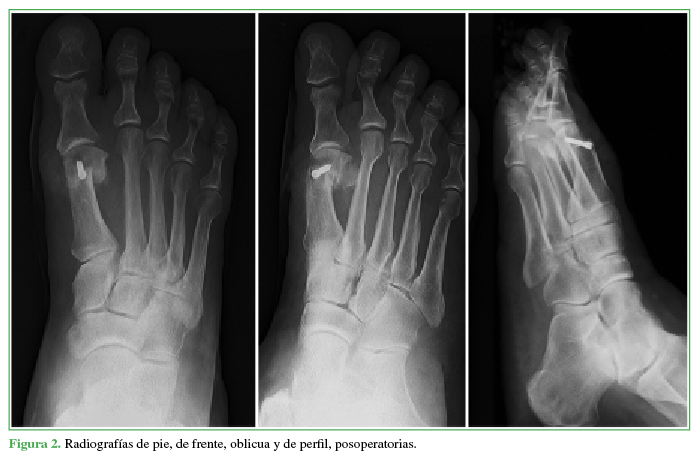
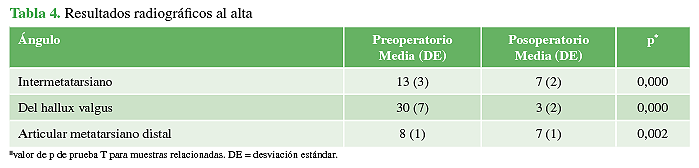
A todos los pacientes se les tomaron radiografías anteroposterior, latero-lateral con apoyo y oblicua de pie antes de la cirugía (Figura 1), en el posoperatorio (Figura 2) y a los 18 meses de la intervención (Figura 3) para establecer el ángulo intermetatarsiano (IM), el ángulo del hallux valgus (HV), el ángulo articular metatarsiano distal (AMD), la congruencia de la articulación metatarsofalángica, el ángulo interfalángico, la altura del M1, el grado de deformidad, el grado de lesión, la movilidad articular del hallux, la presencia de dolor, y para planificar la cirugía.
Los criterios de inclusión fueron: 1) hallux rigidus grado 2, 2) ángulo IM ≥7° y ≤16°, 3) ángulo del HV ≥17° y ≤45°, 4) ángulo AMD ≥6° y ≤9°, 5) seguimiento mínimo de 12 meses y 6) cirugía con la técnica de Mitchell modificada.
Los criterios de exclusión fueron: 1) esqueleto inmaduro, 2) falta de seguimiento y 3) antecedente de fractura del M1.
Propia
Figura 1 A-C. Radiografías de pie, de frente, oblicua y de perfil, preoperatorias. D y E. Imágenes del pie, de frente y oblicua, antes de la cirugía.
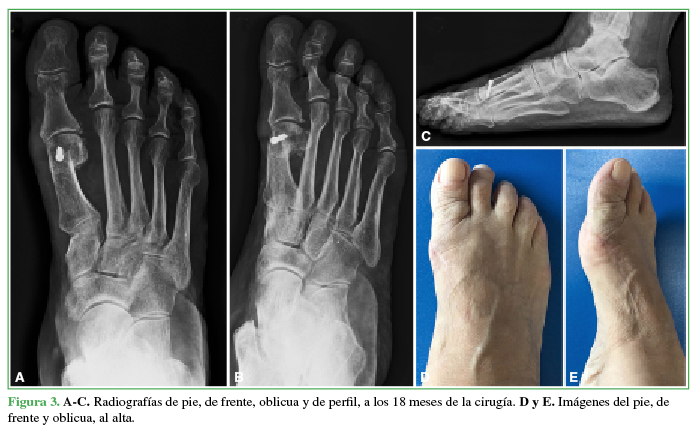
Figura 3 A-C. Radiografías de pie, de frente, oblicua y de perfil, a los 18 meses de la cirugía. D y E. Imágenes del pie, de frente y oblicua, al alta.
Técnica quirúrgica
Se ubicó a los pacientes en decúbito supino luego de la anestesia raquídea. Se colocó un manguito hemostático en el muslo. Se realizó un abordaje medial de hallux clásico de 3 a 5 cm, la cápsula se incidió en Y para luego acceder al M1 al cual se le realizó una queilectomía dorsal y una buniectomía con sierra oscilante. Se marcó el centro de rotación del M1 que sirve para practicar los cortes. El primero se efectuó desde el punto en el centro de rotación de la cabeza del M1 en dirección plantar a 45° en dirección proximal. Los cortes siguientes se efectuaron en la unión de la cabeza y el cuello del M1, perpendicular a este, de lado a lado. El siguiente corte se realizó 1-3 mm distal a este, dejando un escalón lateral no superior al 25% del ancho total del metatarsiano. La tabla ósea resultante se utilizó como injerto aditivo en el corte plantar. La osteotomía es intrínsecamente estable. Igualmente se fijó con un tornillo doble rosca de 3 mm (Figura 4). Se utilizó un intensificador de imágenes para corroborar la correcta posición de la osteosíntesis.

Propia
Figura 4 Maqueta a modo ilustrativo del primer metatarsiano. A. Marcas de corte en el perfil. B. Marcas de corte vistas de frente. C. Marcas de corte en proyección oblicua. D. Osteotomía realizada, proyección oblicua. E. Osteotomía estabilizada con tornillo, proyección de frente.
Se agregó también una osteotomía falángica de Moberg. Se realizó por vía percutánea, mediante un abordaje medial, una osteotomia dorsal de la metafisis proximal de la primera falange del hallux, con resección de una cuña de base dorsal a ese nivel.
Todos los pacientes fueron tratados en forma ambulatoria y se les permitió la carga de peso inmediata con una sandalia posoperatoria. Se les indicó fisiokinesioterapia a partir del tercer día de la cirugía.
Se tomaron radiografías del pie de frente, oblicua y de perfil en el posoperatorio inmediato para evaluar una posible pérdida de la reducción. Se consideró un resultado radiográfico definitivo a los 18 meses o más de la cirugía.
Para la evaluación se utilizó la escala de la AOFAS (American Orthopaedic Foot and Ankle Society) de antepié antes de la intervención y a los 18 meses de la cirugía. Esta escala asigna 50 puntos a la función, 40 puntos para el dolor y 10 puntos a la alineación. Una puntuación perfecta de 100 indica que el paciente no sufre dolor, que tiene toda la gama de movimiento en el hallux y el antepié, sin inestabilidad, con una buena alineación, y la capacidad de caminar más de 6 cuadras (600 metros) en cualquier superficie, sin cojera ni limitación de las actividades diarias o recreativas ni ayudas técnicas para deambular.
Se evaluaron las siguientes variables: edad, sexo, seguimiento posoperatorio, puntaje de la AOFAS (pre- y posoperatorio), pie afectado, movilidad articular metatarsofalángica del hallux (pre- y posoperatoria), pérdida de la reducción, colapso de la cabeza del metatarsiano, dolor residual, necesidad de plantillas para el alta, retorno a la actividad laboral y deportiva.
Análisis estadístico
Las variables categóricas se expresan en número y porcentaje. Las variables interválicas se describen con media y mediana, según su distribución y sus medidas de dispersión (desviación estándar) e intervalo intercuartílico 25-75. La comparación de las variables continuas se realizó con la prueba de la t de Student para muestras relacionadas. Se consideró estadísticamente significativo un valor p <0,05. Para el análisis se utilizó el programa SPSS Statics 25.
RESULTADOS
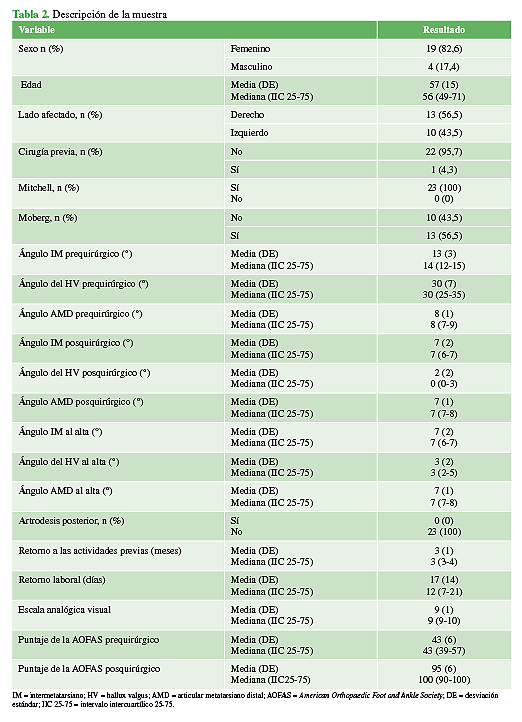
Se incluyeron 21 pacientes (23 pies), 19 mujeres y 4 hombres, con una edad promedio de 56.9 años (rango 23-81) con diagnóstico de hallux valgus rigidus. Las características iniciales se muestran en la Tabla 2 y los cambios angulares grupales, en las Tablas 3 y 4.
La movilidad metatarsofalángica del hallux era de 16,95° (rango 10-30) antes de la cirugía y de 34,5° (rango 25-45) a los 18 meses de la operación.
El puntaje de la AOFAS para pie era de 43,17 (rango 39-57) antes de la cirugía y de 94,78 (rango 80-100) a los 18 meses. El puntaje de la escala analógica visual posoperatorio fue de 9,3 (rango 8-10).
El dolor desapareció en todos los pacientes, fueron evaluados cada 7 días hasta completar los 30 días posteriores a la cirugía, luego, cada dos meses, hasta los 12 meses de la cirugía, y un control final a los 18 meses.
Los ángulos del HV eran de 30,34° (rango 17-45) antes de la intervención; 1,60° (rango 0-9) en el posoperatorio y 3,17° (rango 2-9) en el momento del alta. El ángulo IM preoperatorio era de 13,43° (rango 7-16) y 6,56° (rango 3-12) en el posoperatorio y 6,56º (rango 3-12) al alta. Los ángulos AMD preoperatorio, posoperatorio y al alta fueron de 7,78° (rango 6-9), 7,17° (rango 6-9) y 7,17º (rango 6-9), respectivamente.
Además, se realizó una osteotomía de Moberg en 13 pacientes que tenían movilidad metatarsofalángica limitada durante la cirugía, después de la técnica descrita en este estudio.
Los pacientes reanudaron su actividad laboral a los 16.69 días en promedio (rango 5-60). El retorno a la actividad previa a la cirugía se produjo, como promedio, a los 3.43 meses (rango 3-4).
Luego de consolidada la osteotomía, se observó, en todos los casos, un desplazamiento lateral de la cabeza del M1 sin colapso ni pérdida de la reducción cuando se otorgó el alta.
El tiempo quirúrgico promedio fue de 25 minutos (rango 20-35). Ningún paciente requirió plantillas.
Con respecto a las complicaciones, un paciente sufrió una infección posoperatoria que requirió limpieza y antibióticos intravenosos sin necesidad de retirar el tornillo.
En ningún caso, fue necesaria una segunda intervención ni una artrodesis posterior.
DISCUSIÓN
Existen numerosas técnicas quirúrgicas para el tratamiento del hallux rigidus: queilectomías dorsales, osteotomías proximales de la falange (descritas por Bonney y Macnab, y luego popularizadas por Moberg), osteotomías metatarsianas (como la descrita por Green-Watermann), artroplastia resectiva de Keller, artroplastia interposicional, artroplastias parciales o totales protésicas y finalmente la artrodesis.1,9
Si bien no hay un consenso sobre el tratamiento ideal de este cuadro, la mayoría de los autores recomienda la cirugía para el hallux rigidus moderado y severo.
Muchas de las osteotomías metatarsianas distales tienen como objetivo corregir el metatarso primus elevatus, aunque, en estudios recientes, se observó que el 94% de los pacientes con hallux rigidus no tenía tal deformidad.10 El acortamiento obtenido con la técnica propuesta es limitado, esta osteotomía brinda la posibilidad de descender la cabeza del M1, acortarlo o alargarlo según se realice el corte.
Baba y cols.11 informaron que la metatarsalgia de transferencia ocurre con acortamientos >8-10 mm. En nuestra serie, no detectamos metatarsalgia de transferencia, creemos que puede deberse a que se trató de una osteotomía con acortamiento limitado de 1 a 3 mm, según necesidad.
El grosor del fragmento óseo extraído es importante. Una de las desventajas del método de Mitchell clásico es el acortamiento del primer rayo que causa metatarsalgia de transferencia.12 En nuestra técnica, el fragmento óseo extraído no superaba los 2 mm y no observamos metatarsalgia de transferencia en los pacientes evaluados.
Los resultados con la osteotomía de Moberg son ambiguos, lo que ha llevado a una evidencia insuficiente sobre sus resultados, hasta la fecha.13 En este estudio, no se realizó este procedimiento de forma rutinaria, solo se reservó para los casos con una movilidad metatarsofalángica limitada (<45°).
En la técnica original de Mitchell, la fijación de la osteotomía se realizaba por un cerclaje de alambre. Se comunicó una tasa de falta de consolidación del 4% al 7%.14 En la actualidad, existen múltiples tipos de fijación en las osteotomías metatarsianas distales del primer rayo: clavijas de Kirschner, pines bioabsorbibles, tornillos, grapas, suturas o alambre, como se popularizó inicialmente la técnica.15 La osteotomía tipo Mitchell es estable per se; sin embargo, creemos necesario el empleo de un método de fijación. En este caso, utilizamos un tornillo doble rosca autocompresivo. No se observaron desplazamientos indeseados ni pérdida de la reducción ni seudoartrosis.
Las correcciones angulares (IM y HV) pre- y posoperatorias fueron similares a las comunicadas en la bibliografía. Ayoubi y cols.14 informaron correcciones angulares IM de 5-7,8° y del HV de 27° posoperatorias. En nuestra investigación, fueron de 7° y de 28°, respectivamente.
El puntaje de la escala de la AOFAS fue de 94 a los 18 meses de la cirugía, una puntuación similar o superior a la publicada por otros autores.14
Nuestra modificación de la técnica incluye:
1. Una distancia entre cortes no superior a los 2 mm, para evitar el acortamiento.
2. Un corte de la rama plantar a 45°.
3. Un ancho del escalón remanente no superior al 25% del ancho total del metatarsiano.
4. Fijación con tornillo doble rosca autocompresivo.
5. Injerto óseo autólogo obtenido del corte metatarsiano distal para descender la cabeza del primer metatarsiano.
Se produjo una complicación: un paciente requirió limpieza y antibióticos, sin necesidad de retirar el tornillo. Como se mencionó, esta osteotomía, al ser estable y mantener la reducción por sí, no sería un problema para el retiro de material como puede ocurrir con otras osteotomías del M1, siempre y cuando se proteja con descarga de peso.
Este estudio tiene una serie de limitaciones: su diseño prospectivo no aleatorizado, un rango de edad muy amplio y una casuística relativamente pequeña. Como fortalezas, se pueden mencionar la descripción de una nueva técnica quirúrgica y un período de seguimiento a largo plazo.