INTRODUCCIÓN
El complejo ligamentario calcaneonavicular o spring ligament está formado habitualmente por dos fascículos, el superomedial y el inferior.1,2,3 El fascículo superomedial tiene forma cuadrangular y se fusiona con el ligamento inferior. También se fusiona con componentes del ligamento deltoideo y del ligamento astragalonavicular. Tiene una superficie de fibrocartílago en su zona central que soporta la cabeza del astrágalo, claramente diferenciable durante el procedimiento endoscópico. El fascículo inferior es trapezoidal y soporta la cara inferior de la cabeza del astrágalo, con una superficie triangular de fibrocartílago dorsal.1 Taniguchi y cols. describieron un tercer fascículo de fibras que es independiente de los otros dos ligamentos, también conocido como ligamento oblicuo medio plantar. Su origen se encuentra en la muesca ósea situada entre las facetas anterior y media del calcáneo y va hacia su inserción en el borde del navicular.2
Funcionalmente, el ligamento calcaneonavicular (LCN) actúa como un estabilizador principal del arco medial y es el primer soporte estático de la articulación astragalonavicular.4
En la bibliografía, están descritas las secuelas de la lesión del LCN.5,6 El compromiso de este ligamento es frecuente e incluso tan o más importante que el del tendón tibial posterior (TTP).4 La pérdida de la función del TTP podría provocar estrés en el ligamento deltoideo o el LCN, que se elonga y eventualmente se lesiona. Por otro lado, una lesión inicial en el LCN aumenta la tensión en el TTP, que causa una insuficiencia de este.6 Lo mismo sucede en las pérdidas de alineación del tobillo y pie que condicionan una sobrecarga medial en las estructuras que mantienen la posición del arco del pie y predisponen a una falla mecánica en el largo plazo.
En este estudio, se describe una técnica de reparación endoscópica, utilizando portales modificados para la reparación del LCN y eventuales lesiones del TTP.
El objetivo de este estudio fue evaluar la seguridad de los portales modificados para la reparación endoscópica del LCN o spring ligament.
MATERIALES Y MÉTODOS
Se realizó una investigación anatómica en seis piezas cadavéricas frescas congeladas; cuatro (66,67%) eran izquierdas y dos (33,33%), derechas. Las piezas fueron preparadas por el personal técnico del laboratorio. Estaban amputadas a nivel infrarrotuliano, con preservación de la inserción proximal del TTP.
Se provocó una lesión en el fascículo superomedial del LCN con una punta de corte de radiofrecuencia y se procedió a la reparación endoscópica. Los portales se realizaron según se describe en la técnica quirúrgica. Luego de ingresar en la vaina del TTP, se identificó el LCN y se lo reparó. Todas las piezas cadavéricas fueron disecadas para evaluar la efectividad de la sutura realizada, los portales y su relación con las estructuras nobles de la región anatómica estudiada.
Técnica quirúrgica
El procedimiento se lleva a cabo con una óptica de 4 mm y ángulo de 30º, lo que permite un campo de visión mucho más amplio (también se puede utilizar una óptica de 2,7 mm). Para la técnica quirúrgica, se utiliza una pinza pasadora de sutura de tipo Mini ScorpionTM (Arthrex® Inc., Naples, Florida, EE.UU.).
El primer portal se emplaza justo detrás de la punta del maléolo medial, proximal a una línea trazada desde el extremo del maléolo interno hasta la zona central del talón. Primero, se inyecta solución salina en la vaina del TTP (Figura 1). Se incide piel solamente con un bisturí N.° 15 y se utiliza una pinza Halstead mosquito recta para la apertura de la vaina del tendón. En este punto, es importante verificar si estamos dentro de la vaina correcta (tibial posterior), ya que podría ocurrir que la pinza se deslice dentro de la vaina del tendón flexor común de los dedos. Mover los dedos del pie es una maniobra simple para verificar la ubicación correcta de la óptica.

Propia
Figura 1 Ubicación clásica de los portales para la tendoscopia del tibial posterior (cruces). Modificación de los portales clásicos de tendoscopia recomendados para una mejor visualización del ligamento calcaneonavicular o spring ligament. Portal accesorio dorsal al tendón tibial posterior (puntos).
El segundo portal se emplaza 0,5 cm proximal a la inserción distal del TTP por transiluminación y ayudándonos con una aguja intramuscular en la visión endoscópica para un correcto emplazamiento (Figura 2).
Si la lesión del ligamento es difícil de reparar o no es posible maniobrar con la pinza Mini ScorpionTM dentro de la vaina del tendón, se puede emplazar un tercer portal accesorio, inmediatamente dorsal a la trayectoria del tendón, a mitad de camino entre los portales ya descritos, para facilitar la reparación con la pinza pasadora de sutura (Figura 3) (Video).

Propia
Figura 2 Ubicación de los portales. A. Ubicación del portal distal ayudada por transiluminación. Nótese la aguja para guía endoscópica. B. Ubicación de la óptica en el portal proximal. Téngase en cuenta la posición de la mano para proporcionar un agarre más estable, como lo describen van Dijk y cols.
RESULTADOS
Se pudo efectuar la reparación endoscópica con dos portales en todos los especímenes utilizados. Solo, en uno, se usó un portal accesorio para permitir una mejor maniobrabilidad con la pinza pasadora de sutura en la reparación del ligamento.
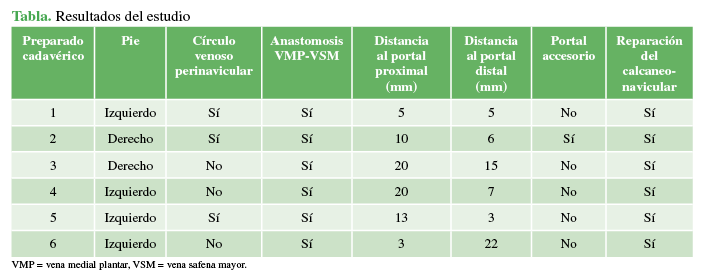
En la región medial del tobillo y el retropié, se encuentran habitualmente dos ramas comunicantes de la vena safena mayor que son la anastomosis entre la vena medial plantar y la vena safena mayor, y una rama vascular distal que es del plexo venoso perinavicular.7,8 Todos los preparados de nuestra serie tenían esta anastomosis vascular, mientras que el 50% tenía un plexo venoso perinavicular.
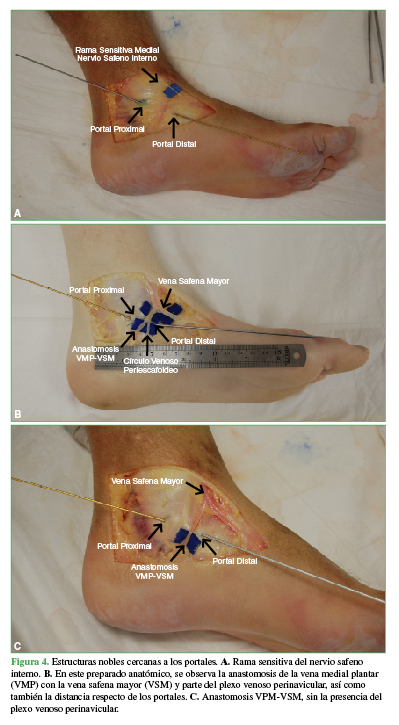
El nervio safeno está posterior a la vena safena, y da dos ramas, una pequeña que termina a nivel de la articulación del tobillo y una segunda rama sensitiva que pasa por delante del maléolo tibial y da terminaciones superficiales en el lado medial del pie hasta el hallux.5 Se pudo observar la rama sensitiva medial del nervio safeno interno en todos los especímenes y la distancia promedio fue >30 mm con respecto a los portales utilizados (Figura 4A).
La distancia promedio de los elementos nobles vasculares fue de 11,83 mm (rango 5-20) con respecto al portal proximal y de 9,66 mm (rango 3-22) al portal distal (Figura 4B y C).
En un solo preparado anatómico, fue necesario utilizar el portal accesorio para mejorar la maniobra de sutura con la pinza pasadora de sutura. En la disección, se observó que se encontraba a 2 mm de las ramas antes nombradas (Figura 5). Los resultados se resumen en la Tabla.
Propia
Figura 4 Estructuras nobles cercanas a los portales. A. Rama sensitiva del nervio safeno interno. B. En este preparado anatómico, se observa la anastomosis de la vena medial plantar (VMP) con la vena safena mayor (VSM) y parte del plexo venoso perinavicular, así como también la distancia respecto de los portales. C. Anastomosis VPM-VSM, sin la presencia del plexo venoso perinavicular.

Propia
Figura 5 A. Relación anatómica con el paquete vasculonervioso tibial posterior. B y C. Reparación endoscópica del ligamento calcaneonavicular. En estos preparados, se muestra el resultado final de la sutura endoscópica del ligamento calcaneonavicular. Perpendicular a la flecha se encuentra el hilo de sutura que cierra la brecha del ligamento y el nudo proximal a este. Por debajo, la línea de la lesión ligamentaria cerrada por la sutura.
DISCUSIÓN
En estudios recientes, se ha propuesto que las lesiones degenerativas o traumáticas del LCN y el ligamento deltoideo pueden ser una lesión precursora de la patología completa del pie plano del adulto.5,6,9 Con las nuevas técnicas de estudios por imágenes y una presentación clínica más clara, estas lesiones pueden detectarse y diagnosticarse en forma temprana.
En estudios biomecánicos, se ha demostrado que la lesión del LCN, la carga cíclica del pie y factores óseos que comprometan la alineación del tobillo y el retropié son, en conjunto, causas de deformidad y, con el tiempo, pueden llevar al colapso progresivo del arco (progressive collapsing foot deformity) o a pie plano adquirido del adulto. 4El compromiso del LCN se ha señalado como un factor causal primario en la subluxación periastragalina.10,11Debido a esto, la reparación o reconstrucción quirúrgica del ligamento se ha convertido en un factor importante en el tratamiento. En numerosas ocasiones, requiere una extensa disección de tejidos blandos debido a que el ligamento es una estructura profunda. La evaluación y el tratamiento endoscópico del ligamento pueden evitar la exploración abierta innecesaria y tienen la ventaja de lograr mejores resultados estéticos, con menor morbilidad y dolor posoperatorio.12,13
Wertheimer fue el primero en describir en 1995 una técnica para realizar una endoscopia del TTP en un paciente, el emplazamiento de los portales era a 2 cm proximal al maléolo medial y a 2 cm distal a este, los clásicos para la tendoscopia del TTP.14
En 1997, van Dijk y cols., en su estudio de disección, señalan que se puede acceder al tendón a través de cualquier parte de su recorrido, y describen ambos portales a 2 o 1,5 cm del maléolo medial hacia proximal y distal. En su investigación, utilizan una óptica de 2,7 mm.15
En 2007, Lui presenta una técnica de reparación endoscópica del TTP con un heminjerto del tibial anterior, para las disfunciones grado II, donde el portal distal se realiza a 1 cm del navicular y utiliza una óptica de 2,7 mm; también recomienda el uso posible de una óptica de 4,0 mm.12
Otro reporte del mismo autor en 2016 describe una variante en la técnica quirúrgica para la reparación endoscópica del LCN agregando un portal accesorio medial plantar a los clásicos de la tendoscopia y un instrumento para pasar la sutura (Viper Suture Passer®, Arthrex® Inc., Naples, Florida, EE.UU.).16,17 Asimismo, señala la seguridad de los portales especialmente del accesorio plantar al recorrido del TTP y refiere que la única estructura en riesgo al utilizar este portal accesorio es la rama plantar medial o interna del nervio tibial posterior. También describió la posibilidad de reparación del LCN a través de una artroscopia de la articulación astragalonavicular.16
En nuestro estudio, con los portales realizados de la manera en que los describimos en nuestra técnica quirúrgica, se reduce al mínimo la posibilidad de causar las lesiones nerviosas ya mencionadas, porque no utilizamos ningún portal plantar para el acceso al LCN o TTP, sino un portal accesorio dorsal situado a media distancia entre los otros dos descritos.
Sugerimos este procedimiento para cirujanos avanzados, ya que tiene una curva de aprendizaje mediana y requiere un conocimiento específico de la anatomía del pie e instrumentación especial, además de la capacidad para resolver cualquier complicación que surja durante el procedimiento.
Las limitaciones de este estudio están dadas por el uso de especímenes cadavéricos y por la cantidad de piezas utilizadas. Proponemos para futuras líneas de investigación, llevar a cabo estudios clínicos, prospectivos, aleatorizados y comparativos con más cantidad de especímenes que permitan un mejor análisis estadístico y una evaluación final de los resultados técnicos.
CONCLUSIONES
La endoscopia es una técnica eficaz para el diagnóstico y el tratamiento de las lesiones del fascículo superomedial del LCN. De acuerdo con los resultados de nuestra disección anatómica, podemos concluir en que los portales utilizados son seguros para la técnica quirúrgica descrita y también para la reparación endoscópica del LCN. Fue reproducible en todos los preparados, se pudo cerrar la brecha producida, en forma artificial, en todos los casos, sin ninguna lesión de las estructuras nobles regionales, que quedaron a una distancia suficientemente segura de los portales utilizados para el procedimiento.