La enfermedad por coronavirus (COVID -19) ha impactado en los sistemas de salud mundialmente. Desde su inicio en China, el virus se ha diseminado a lo largo del mundo y lleva 46 806 000 infectados y más de 1 204 000 muertes1,2. Si bien al principio de la pandemia se pensaba que niños y adolescentes solo eran portadores del virus o presentaban formas leves de la enfermedad, desde mayo de 2020 comenzó a registrarse un estado inflamatorio, multisistémico, con falla multiorgánica que puede incluso simular un abdomen agudo quirúrgico por un síndrome de fosa ilíaca derecha3,4.
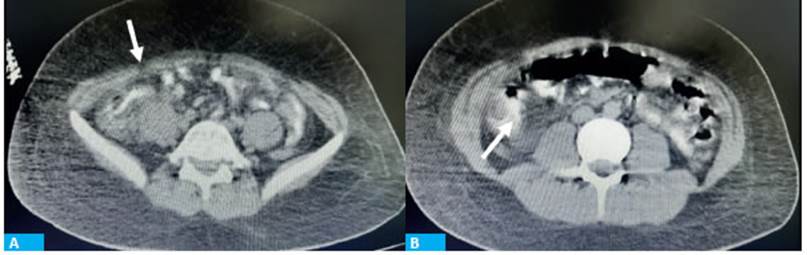
Se presenta el caso de un paciente masculino, de 15 años, sin antecedentes, que ingresa por Guardia por fiebre asociada a dolor abdominal difuso, de una semana de evolución y diarrea. Realizó consulta previa 72 horas antes de su admisión por fiebre y cefalea, motivo por el cual se realiza hisopado nasofaríngeo para PCR en contexto de pandemia con resultado negativo. Al examen físico se encontraba hipotenso, febril, con abdomen blando depresible, doloroso difuso, sin defensa ni reacción peritoneal. Por laboratorio se informan 17 900 glóbulos blancos asociados a falla renal aguda, creatinina sérica 2,6 mg/dL. En ecografía abdominal se evidencian múltiples ganglios mesentéricos en fosa ilíaca derecha y retroperitoneo de 4 mm con aumento de la ecogenicidad. Una tomografía evidencia en tórax infiltrados bibasales y, a nivel abdominal, inflamación y engrosamiento del íleon terminal, colon ascendente, con rarefacción de planos adyacentes. Se logra identificar el apéndice cecal, el cual se encuentra levemente aumentado de tamaño.
El paciente evoluciona en Guardia con hipotensión sostenida, refractaria a expansiones e inestabilidad hemodinámica. Se decide internación en Unidad de Terapia Intensiva (UTI) y se inician vasopresores. En unidad cerrada se complementan los estudios hallándose marcadores inflamatorios significativamente aumentados, Dímero-D 4746 mg/mL, procalcitonina 101,53 mg/mL, NT proBNP mayor de 25 000 pg/mL, Troponina ultrasensible 452,1 ng/L y serologías positivas para COVID- 19 (por método de ELISA titulación IgG 4.59). Se realiza ecocardiograma, el cual informa ventrículo izquierdo con función sistólica moderadamente deteriorada, hipoquinesia global y, a nivel de la punta de este, trombo fijo, pequeño, que no afecta la contractilidad. Se inicia tratamiento con inmunoglobulina intravenosa asociado a corticoterapia por 3 días con buena respuesta junto con anticoagulación. El paciente evoluciona con mejoría del estado general, sin dolor abdominal, ni falla de órgano. A las 72 horas, continúa la internación en sala general de pediatría.
El síndrome inflamatorio multisistémico en niños y adolescentes se define según la Organización Mundial de la Salud (OMS) y el Centro de Control y Prevención de Enfermedades (CDC) sobre la base de 5 elementos: edad del paciente, fiebre sostenida, elevación de marcadores inflamatorios por laboratorio, manifestación de falla de órgano y ausencia de otros diagnósticos probables. Se presenta en la mayoría de los casos como un cuadro de fiebre sostenida de más de 4 días de evolución asociado a dolor abdominal difuso y diarrea, y, en ocasiones, alteraciones cutáneas. Entre los diagnósticos diferenciales se encuentran enfermedad de Kawasaki y síndrome de shock tóxico como abdomen agudo no quirúrgico por el compromiso sistémico; y apendicitis aguda, como abdomen agudo quirúrgico por la clínica abdominal3,5. Entre los hallazgos por estudios complementarios se caracterizan la leucocitosis con neutrofilia y linfopenia, la elevación de marcadores inflamatorios como proteína C reactiva, procalcitonina y dímero D6. Las imágenes se evidencian múltiples adenopatías mesentéricas por ecografía e inflamación y engrosamiento del íleon terminal y colon con el apéndice cecal conservado. Cabe mencionar, además, el compromiso cardíaco caracterizado por la disminución de la fracción de eyección del ventrículo izquierdo en asociación con la elevación significativa de marcadores específicos como troponinas y ProBnp.
Este cuadro debe ser reconocido y sospechado rápidamente ya que puede comprometer la vida del paciente por su rápida evolución a shock con falla multiorgánica, hipotensión sostenida refractaria a expansiones con requerimiento de vasopresores y necesidad de cuidados intensivos. El tratamiento recomendado de acuerdo con la experiencia al momento se basa en inmunoglubulina hiperinmune asociado a corticoterapia.
Nuestra experiencia con el paciente sirve para documentar y difundir el conocimiento científico sobre esta nueva enfermedad, en especial para médicos pediatras y cirujanos, quienes se enfrentan en época de pandemia a pacientes con dolor abdominal y fiebre bajo la sospecha de apendicitis. Si bien el examen físico exhaustivo y la clínica deben guiar el diagnóstico y terapéutica, dada la naturaleza de los hallazgos clínicos similares a la apendicitis aguda en pacientes pediátricos con COVID-19, remarcamos la importancia de descartar dicho diagnóstico por imágenes complementarias ya sea ecografía, tomografía computarizada o ambas, así como también la de realizar el hisopado nasofaríngeo o el testeo serológico para COVID-19 en el contexto de esta pandemia.











 texto en
texto en