Introducción
Debido a la gran importancia de la estética dental en la vida social actual, la consulta de pacientes con inquietudes acerca del color de sus piezas dentarias es frecuente.
Existen diversos parámetros de estética en cuanto al color de las piezas dentarias y una amplia variedad de opciones de tratamiento para satisfacer las demandas de los pacientes. Sin embargo, para poder llevar a cabo un tratamiento exitoso, es preciso determinar las causas de la decoloración en relación con la salud bucal, a fin de realizar un diagnóstico correcto.
La decoloración de los dientes responde a una etiología multifactorial, dentro de la cual existen causas extrínsecas como los pigmentos cromógenos presentes en el tabaco, en bebidas (café, té, mate, vino tinto) o en otras sustancias (mostaza, salsa de soja, etc.). Respecto de las causas intrínsecas, pueden ser de origen sistémico o local. Entre las sistémicas, es posible mencionar el uso de medicamentos con tetra-ciclinas y problemas metabólicos como calcificación distrófica, fluorosis, hiperbilirrubinemia, amelogéne-sis imperfecta y dentinogénesis imperfecta. Y como causas locales encontramos necrosis pulpar, traumatismos, hemorragia pulpar que se hace presente en los túbulos dentinarios, material de obturación remanente en cámara pulpar o materiales de restauración coronaria. 1 Otro factor es la edad dentaria, ya que con el tiempo se produce un aumento del depósito de dentina secundaria y una reducción de la cámara y el conducto radicular. 2
El trauma oclusal puede acelerar la velocidad de la calcificación y la obliteración pulpar. Según varios estudios, el 67-79% de los dientes que sufren trauma oclusal muestran en las coronas clínicas una coloración más amarilla u opaca. 3-5 En la pulpa, la obliteración del canal —o metamorfosis calcificada— es una secuela de trauma dental caracterizado por la deposición pronunciada de tejido duro (dentina terciaria) dentro de la cámara pulpar y del espacio del conducto radicular. Esto disminuye la translucidez de la dentina, que es la que le confiere el tono básico al diente, mientras que el esmalte solo modula el croma y el valor de acuerdo a su espesor. El resultado es una apariencia amarillenta de la corona, situación clínica que puede ocurrir de 3 meses a 1 año de la lesión. 6-8 La apariencia del color de una pieza dentaria podría verse modificada por cambios en la composición estructural o en el espesor del esmalte y/o la dentina. 9
La obliteración parcial o total del conducto radicular se desarrolla con mayor frecuencia en dientes anteriores de adultos jóvenes. Entre el 4% y el 24% de los dientes traumatizados desarrollan diversos grados de obliteración o calcificación pulpar. 11 , 12
El mecanismo exacto de la obliteración del canal es desconocido, pero han surgido varias hipótesis que intentan explicar este fenómeno. Una explicación podría ser el resultado de la estimulación de los odontoblastos preexistentes o la pérdida de su mecanismo regulatorio. Otra teoría sostiene que la calcificación ocurre como respuesta a una severa lesión del suministro neurovascular de la pulpa; después de la etapa aguda, la respuesta biológica consiste en la aceleración de la calcificación o en la formación de dentina terciaria. 14-16
Teniendo en cuenta lo expuesto, y ante la diversidad de causas que pueden provocar el cambio en la coloración natural de los dientes, resulta imprescindible identificarlas valiéndose de la clínica y de los estudios por imágenes, a fin de obtener un diagnóstico correcto y, así, poder planificar el tratamiento adecuado al caso.
Las alternativas que se utilizan en la actualidad son: a) blanqueamiento externo en piezas dentarias vitales y no vitales, ambulatorio y/o profesional, con o sin luz; b) blanqueamiento interno en piezas dentarias no vitales, con tratamiento endodóntico o calcificadas, sin evidencias clínicas ni radiográficas de patología pulpar. 14 Los agentes que pueden utilizarse son: a) peróxido de hidrógeno en concentraciones del 3,5-9,5%; b) peróxido de carbamida en concentraciones del 10-22%; c) perborato de sodio + ozono.
Ventajas
Es un tratamiento conservador, no produce modificaciones anatómicas en las piezas dentarias.
Tiene buena aceptación por parte de los pacientes debido a la ausencia o la levedad de la sensibilidad durante el tratamiento y luego de él.
Implica menos costos que otras opciones de tratamiento protésico.
Desventajas
Las piezas dentarias deben encontrarse en buen estado de salud, sin lesiones (cariosas o no cariosas).
Si bien el tratamiento no afecta a las restauraciones presentes, al modificar el color del sustrato dentario es posible que sea preciso reemplazar las restauraciones preexistentes para lograr una correcta mimetización con el nuevo color de las piezas dentarias.
A pesar de que, en la actualidad, los materiales utilizados para el blanqueamiento logran en la mayoría de los casos los efectos deseados, estos dependerán de la permeabilidad que ofrezcan las dentinas secundaria y terciaria.
Existen ciertas limitaciones en aquellas piezas dentarias con gran decoloración (como fluorosis avanzada o manchas blancas remineralizadas por ortodoncia).
El propósito de este trabajo es presentar tres situaciones clínicas de decoloración de piezas dentarias anterosuperiores calcificadas y los protocolos de blanqueamiento utilizados en cada caso para lograr una apariencia estética natural, con técnicas conservadoras o poco invasivas.
Casos clínicos
Caso 1
Una paciente de sexo femenino, de 36 años de edad, refirió haber sufrido un traumatismo con un palo de hockey hace trece años. Clínicamente, se observaba un importante cambio de color en el incisivo central superior derecho (fig. 1). Se realizó la prueba de vitalidad pulpar, con resultado negativo. En las imágenes radiográficas digitales (tanto en la convencional como en la imagen negativa y la 3D), se pudo observar la ausencia total de cámara pulpar y de conducto radicular (figs. 2-4). Al realizar el examen oclusal dinámico, se evidenció, a nivel oclusal, contacto en protrusión con el incisivo inferior derecho (figs. 5 y 6).



Figuras 2-4 Imágenes radiográficas digitales, vista en negativo y en 3D, en las que se observa la ausencia total de la cámara pulpar y el conducto radicular.


Figuras 5-6 Examen dinámico oclusal, en el que se observa contacto en protrusión con el incisivo inferior derecho.
Diagnóstico. Luego del análisis integral —clínico, radiográfico y oclusal—, concluimos que la calcificación completa del conducto pudo originarse en el trauma oclusal progresivo y sostenido en el tiempo, ya que la paciente tiene una importante carga traumática debida a un bruxismo severo, que se canaliza en el movimiento anteroposterior, generando un cambio posicional de la mandíbula. Después de la evaluación oclusal completa, se detectó un contacto prematuro en el sector posterior, el que quizás, sumado al componente anterior de las fuerzas, haya producido el desgaste y el trauma oclusal del incisivo.
Plan de tratamiento. La paciente fue informada y aceptó el plan de tratamiento. Primero se realizaron impresiones y se confeccionaron cubetas termoestam-padas de polipropileno de 0,5 mm (0,020”) de grosor. Luego se realizó una chimenea por palatino (fig. 7) para colocar allí gel blanqueador de peróxido de hidrógeno al 35% de uso profesional (in-office) durante 40 minutos, en dos ciclos de 20 minutos cada uno, y también en las caras vestibulares. La paciente continuó con la técnica de manera ambulatoria, utilizando las cubetas en su casa (at-home bleaching), alternando distintas concentraciones: al 10%, 16% y 22%, según las horas de uso y la sensibilidad manifestada (fig. 8). Al cabo de 3 semanas, se alcalinizó la dentina con hi-dróxido de calcio y se selló con resina compuesta na-nohíbrida y técnica adhesiva (figs. 9 y 10).

Figura 7 Chimenea realizada en la cara palatina para la colocación del gel blanqueador de peróxido de hidrógeno al 35% en caras vestibular y palatina.
Caso 2
Una paciente de sexo femenino, de 34 años de edad, refirió sentirse disconforme con la estética de la pieza 12. Clínicamente, se observaba un importante cambio de color (fig. 11). La paciente manifestó que, además de notar un cambio de color, sentía molestias de forma intermitente. También relató que, hacía varios años, tras sufrir una caída cuando andaba en bicicleta, habían intentado realizarle un tratamiento endodóntico pero no se pudo acceder al conducto, ya que, según le explicó el odontólogo, estaba calcificado. Se realizaron radiografías periapicales digitales. Estas imágenes fueron procesadas en la búsqueda de más información para evaluar la existencia de algún otro conducto radicular que requiriera tratamiento (figs. 12-14). También se solicitó una tomografía computarizada de haz cónico 3D, a fin de evaluar la posible ramificación o la presencia de algún conducto colateral o tapón cálcico en el tercio medio (figs. 15-18). Para el tratamiento y la interpretación de las imágenes digitales 3D, se usó el programa SICAT Endo (Dentsply Sirona Endodontics, Bensheim, Alemania), que permite evaluar en 3D el tamaño y la forma de los conductos radiculares.



Figuras 12-14 Imágenes radiográficas digitales, vista en negativo y en 3D, en las que se observa un tapón en la zona apical de la cámara pulpar y el conducto radicular, y el resto del conducto, calcificado o ausente.


Figuras 17-18 Tomografía computarizada de haz cónico y tratamiento de las imágenes con el sistema SICAT Endo (Dentsply Sirona). 10
Diagnóstico. Luego del análisis integral —clínico, radiográfico y oclusal—, concluimos que la calcificación total del conducto pudo deberse a un trauma, cuya respuesta biológica fue la formación de dentina reaccional o terciaria. Respecto de la ligera molestia que la paciente refirió, se consideró que podía ser atribuida a algún resto de tejido o a periodontitis reaccional.
Plan de tratamiento. La paciente fue informada y aceptó el plan de tratamiento. Primero, se intentó retratar el conducto ingresando con una fresa LN (long neck) (Dentsply Sirona Endodontics) y utilizando irrigación química; el resultado fue parcial, ya que se logró profundizar apenas unos milímetros y no fue posible acceder al resto del conducto. Después se realizaron impresiones y se confeccionaron cubetas termoestampadas de polipropileno de 0,5 mm (0,020”) de grosor. Luego se efectuó una chimenea por palatino donde se había realizado el acceso en-dodóntico (fig. 19), para colocar allí gel blanqueador de peróxido de hidrógeno al 35% de uso profesional (in-office) durante 40 minutos, en dos ciclos de 20 minutos cada uno, incluyendo también las caras vestibulares. La paciente continuó de manera ambulatoria, utilizando las cubetas en su casa (at-home bleaching), alternando distintas concentraciones: 10%, 16% y 22%, según las horas de uso y la sensibilidad manifestada. Al cabo de 3 semanas, se alcalinizó la dentina con hidróxido de calcio y se selló con resina compuesta nanohíbrida y técnica adhesiva (figs. 20 y 21).

Figura 19 Acceso palatino postratamiento endodóntico para la colocación del gel de peróxido de hidrógeno al 35%.
Caso 3
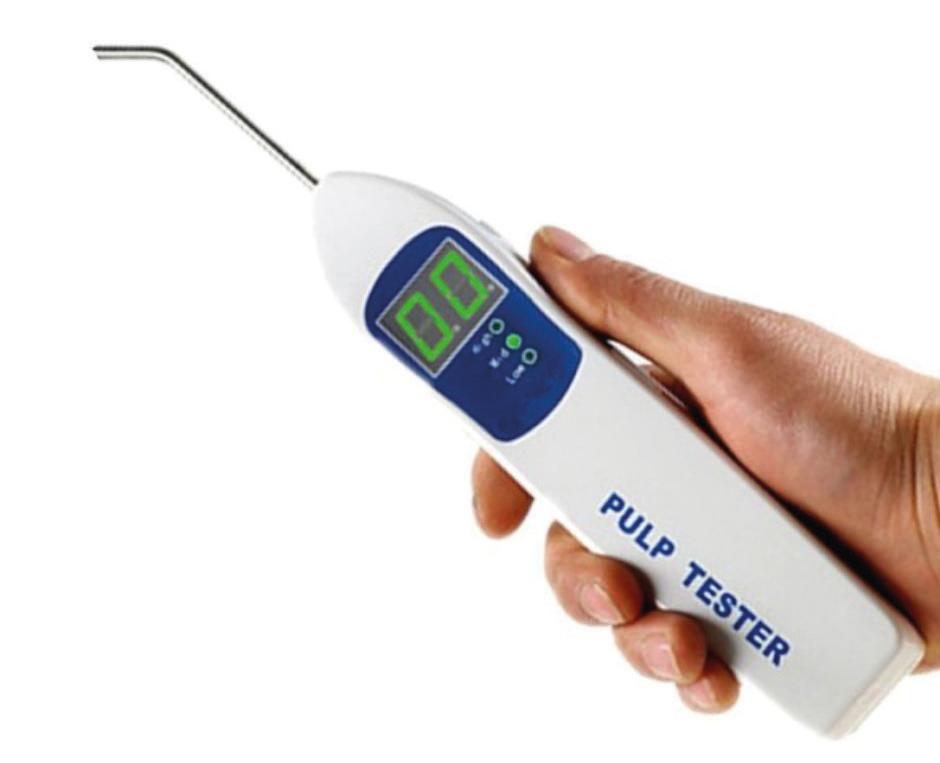
Una paciente de sexo femenino, de 45 años de edad, consultó por una mejora estética. Clínicamente, se observaba un importante cambio de color en el incisivo lateral superior derecho (fig. 22). Se realizó la prueba eléctrica de vitalidad pulpar, que se basa en las especiales condiciones de conductividad de los tejidos del diente. Por medio de un pulpómetro se estimulan las fibras sensoriales pulpares, específicamente las de conducción rápida o mielínicas (fibras A delta), en la unión pulpodentinaria mediante la excitación eléctrica. Las fibras amielínicas (fibras C) pueden responder o no a esta prueba. Dicho pulpómetro o pulpovitalómetro (fig. 23) emplea una corriente eléctrica de alta frecuencia y posee en su cuerpo un lector digital que indica la intensidad de corriente generada. El esmalte y la dentina constituyen elementos de alta resistencia al paso de corriente eléctrica. En la dentina, la resistencia es menor y se relaciona con la presencia de túbulos dentinarios. En la pieza oscurecida, el resultado de esta prueba fue positivo, pero el umbral de dolor o respuesta al estímulo fue el doble de intenso que en la pieza homóloga (22) y el triple que en la vecina (11). Las imágenes radiográficas evidenciaron una cámara pulpar muy atrésica, pequeña y calcificada, lo cual permitió completar la información.

Figura 22 Fotografía preoperatoria en la que se observa un importante cambio de coloración en la pieza 12.
Diagnóstico. Luego del análisis integral —clínico, radiográfico (fig. 24) y oclusal—, concluimos que la calcificación parcial del conducto pudo originarse por una caries y la posterior restauración de una antigua amalgama de plata en la cara palatina.

Figura 24 Imagen radiográfica en la que se observa la dentina esclerótica de baja permeabilidad debajo de la antigua amalgama. Esta es la razón por la que no se realizó el tratamiento endodóntico.
Plan de tratamiento. La paciente fue informada y aceptó el plan de tratamiento. Se realizaron impresiones y después se confeccionaron cubetas ter-moestampadas de polipropileno de 0,5 mm (0,020”) de grosor. Luego se efectuó una chimenea por palatino, eliminando la amalgama (fig. 25). Este procedimiento se efectuó sin anestesia, lo que mostró la baja permeabilidad dentinaria. Además, la observación clínica reveló coloración y textura de dentina opaca esclerótica. La paciente continuó de manera ambulatoria, utilizando las cubetas en su casa (at-home bleaching), alternando distintas concentraciones: 10%, 16% y 22%, según las horas de uso y la sensibilidad manifestada. Las figuras 26 y 27 muestran el caso pre- y postratamiento.
Discusión
Actualmente los productos utilizados para el blanqueamiento de piezas dentarias son seguros, en cuanto a que no implican riesgos significantes en relación con la sensibilidad y la posible irritación gingival, ya que los efectos son leves y transitorios, con un alto porcentaje de éxito en los resultados finales.
Sin embargo, es fundamental realizar una evaluación clínica y radiográfica antes del blanqueamiento, a fin de determinar las posibles causas del oscurecimiento de los dientes y, así, seleccionar el tratamiento más adecuado en función de los objetivos deseados. Además, resulta imprescindible descartar cualquier patología pulpar y/o la presencia de reabsorciones dentinarias.
En aquellas situaciones clínicas en las que no exista necrosis pulpar o reabsorciones dentinarias, pero sí obliteración de la cámara pulpar y/o los conductos radiculares, se deberá tener en cuenta que una pulpa obliterada tiene menor cantidad de componentes celulares, lo cual la hace más susceptible a una infección y limita su capacidad de defensa. 3
En la mayoría de los casos, la obliteración pulpar está relacionada con la edad y con traumatismos dentarios como contusiones y subluxaciones. En esos casos, el estado de formación radicular en que se encuentren las piezas dentarias será determinante: en las que tengan ápices cerrados se producirá una necrosis pulpar; y en aquellas cuyos ápices permanezcan aún abiertos, un aumento de depósito de dentina esclerótica. La obliteración pulpar imposibilita un tratamiento endodóntico correcto.
Si la cámara pulpar y el conducto radicular son difícilmente distinguibles, o indistinguibles, el grado de obliteración pulpar es total; y cuando la cámara pulpar no es distinguible pero el conducto radicular es visiblemente estrecho, el grado de obliteración es parcial.
Clínicamente, las piezas dentarias calcificadas presentan cambios en la coloración natural, que van de amarillo oscuro a gris o marrón; sin embargo, no todos los dientes con signos radiográficos de obliteración pulpar evidencian cambios de color y sinto-matología clínica. Una obliteración que radiográficamente parece total no necesariamente implica la ausencia completa de la pulpa. Y el test de sensibilidad pulpar en un caso de obliteración parcial puede dar positivo. 2 Por todo esto, es importante valerse del diagnóstico clínico-radiográfico, de la prueba de sensibilidad pulpar, realizar una completa anamnesis y tener presente la historia de la pieza dentaria que sufrió la decoloración.
Uno de los riesgos según la bibliografía es la reabsorción radicular externa. Según informes clínicos y estudios histológicos, el blanqueamiento intracorona-rio induce a la reabsorción radicular externa. Esto tal vez se deba al agente oxidante, en particular el peróxido de hidrógeno al 30-35%. Se piensa que la sustancia química irritante se difunde a través de los túbulos dentinarios no protegidos y los defectos del cemento, lo que podría producir la inflamación del ligamento periodontal y, por último, la reabsorción radicular. El proceso se intensifica si se aplica calor o cuando hay bacterias. La lesión traumática previa y la edad actúan como factores predisponentes. 15-18
Al no poder realizar un tratamiento endodóntico en un diente calcificado, será preciso decidir entre llevar a cabo el blanqueamiento de la pieza dentaria una vez detectada la obliteración pulpar, realizando controles periódicos, o esperar a que aparezcan signos y síntomas pulpares que indiquen su exodoncia.
Conclusión
En casos clínicos como los informados en este trabajo, en los que el conducto y la cámara pulpar están calcificados u obliterados totalmente, sería posible realizar blanqueamiento interno y externo para recuperar la armonía óptica de forma conservadora. Este tipo de tratamientos permitiría responder a la alta prevalencia de demanda estética debido a traumatismos y cambios de coloración.