Introducción
El Linfoma de Burkitt (LB) es un linfoma no Hodgkin altamente agresivo pero curable que a menudo se presenta en sitios extranodales. Se compone de células B medianas monomórficas con citoplasma basófilo y numerosas figuras mitóticas, y suele aparecer con una translocación demostrable del gen MYC a un locus IG.
El LB esporádico, una de sus tres variantes epidemiológicas, se observa en todo el mundo, sobre todo, en niños y adultos jóvenes. La incidencia es baja, pues representa solo el 1-2% de todos los linfomas en Europa occidental y en los E.E.U.U. En algunas partes del mundo (por ejemplo, en América del Sur y en el norte de África), la incidencia de LB es intermedia entre el LB esporádico (en países desarrollados) y el LB endémico. La mediana de edad de los pacientes adultos es de 30 años, pero también hay un pico de incidencia en pacientes de edad avanzada. La prevalencia según el género muestra una relación hombres (entre 2 y 3): mujeres 1.1
La asociación variable de virus de Epstein Barr (VEB) en las tres variantes ha sugerido la posibilidad de que el virus no sea el factor iniciador del proceso neoplásico. En todas las variantes, la activación constitutiva del oncogén c-MYC a través de su translocación a uno de los loci de inmunoglobulina es claramente el factor clave en la oncogénesis del LB.2 Sin embargo, existe evidencia de que el VEB promueve la hiperplasia de células B, que representa un componente fundamental de la linfomagénesis en LB, lo que lleva a la expresión ectópica de MYC y la posterior proliferación de células neoplásicas.3 En el LB esporádico, el VEB se puede detectar en aproximadamente el 20-30% de los casos; no obstante, el bajo nivel socioeconómico y la infección temprana por VEB se asocian con una mayor prevalencia de casos positivos para VEB. 1
Las manifestaciones clínicas específicas pueden variar según el subtipo epidemiológico y el sitio de afectación. En el LB esporádico, el abdomen es el sitio de presentación más común y alrededor del 25% de los pacientes involucran la cabeza y el cuello. 4 En este contexto, la afectación ganglionar es rara. 1 Los maxilares están involucrados en el 7-29% de los casos de LB no endémico. 2 Los signos y síntomas del LB bucal incluyen la movilidad dental, la exfoliación prematura de los molares primarios, la expansión de la cortical ósea, el dolor dental y de los maxilares, la inflamación gingival o masas tumorales de rápido crecimiento con o sin ulceración. 4-6
Las características radiológicas de esta lesión maligna han permitido el diagnóstico precoz en muchos casos. Un signo temprano de afectación es la pérdida o la interrupción de la lámina dura alrededor de los dientes en desarrollo o erupcionados. El desplazamiento o la destrucción de los gérmenes dentales y el agrandamiento de los folículos dentales son hallazgos comunes asociados con los dientes no erupcionados.
Las radiolucencias periapicales múltiples pueden eventualmente unirse para formar grandes defectos radiotransparentes que pueden dar la impresión de “dientes flotando en el aire”. 7
No hemos hallado en la literatura series ni reportes de casos que evalúen las características clínico-patológicas de LB esporádico en adultos con participación de los maxilares en la población argentina.
Teniendo en cuenta la gravedad de estas lesiones y la importancia del diagnóstico y tratamiento tempranos, el objetivo de este trabajo es presentar un caso de LB que se manifestó inicialmente con una masa tumoral en la región maxilar inferior izquierda en un paciente tratado en el Hospital Interzonal General de Agudos “General José de San Martín” de La Plata, Buenos Aires, Argentina.
Caso clínico
Paciente masculino de 20 años, oriundo de la ciudad de Dolores, Buenos Aires, Argentina. En la anamnesis refirió que su primera consulta fue a un urólogo y a un odontólogo de su localidad por presentar cara hinchada, movilidad dental y aumento de tamaño de un testículo, pero no recibió tratamiento alguno. Frente a la persistencia de los signos mencionados, síndrome de repercusión general y poliadenopatías, es internado y luego derivado a nuestra Institución para realizar el estudio de una posible enfermedad linfoproliferativa.
Los antecedentes de relevancia eran los siguientes: hábito tabáquico iniciado 2 años antes, esquizofrenia, intento de autoeliminación, parálisis facial lado izquierdo de larga evolución. En el examen físico, se observó adenomegalia inguinal derecha, submaxilar izquierda y testículos con aumento de tamaño con predominio del izquierdo. El paciente refirió haber presentado náuseas, vómitos, sudoración nocturna, pérdida de peso y fiebre en reiteradas ocasiones. El paciente era inmunocompetente, VIH negativo.
La ecografía doppler testicular evidenció múltiples imágenes heterogéneas y vascularizadas. En la tomografía axial computada (TAC) con contraste oral y endovenoso de tórax, abdomen y pelvis se informó adenomegalias en el área de glándulas suprarrenales de aproximadamente 6 cm de diámetro, adenomegalia inguinal izquierda, estómago de aspecto mamelonado e imágenes en quinto arco costal y posiblemente de séptimo que comprometían el hueso y las estructuras adyacentes. Se realizó una videoendoscopía digestiva alta (VEDA) que informó estómago de aspecto mamelonado y ulcerado, con toma de biopsias. El Servicio de Cirugía General de nuestra institución realizó una biopsia escisional de ganglio inguinal.
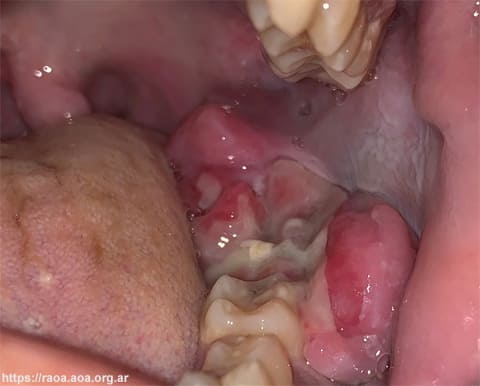
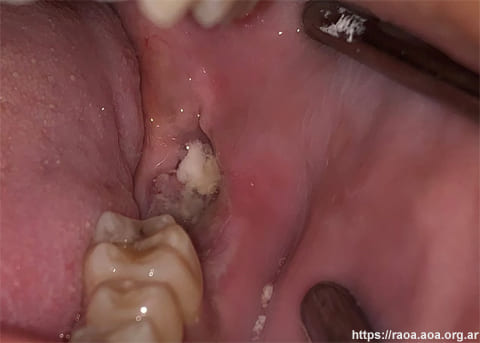
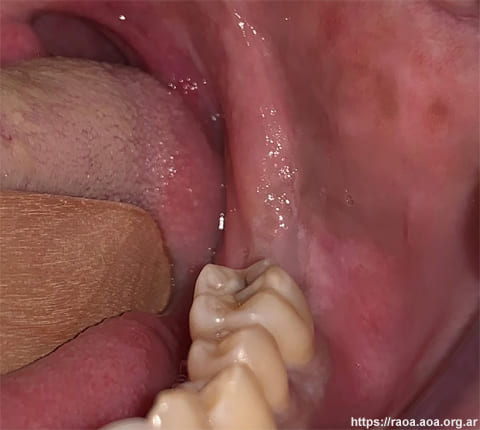
Luego de una semana, el paciente es derivado al Servicio de Odontología para realizar una evaluación dental y descartar el origen infeccioso de la tumefacción bucal. En el examen extraoral se observó asimetría facial, con aumento de volumen del lado izquierdo con adenopatías cervicales submandibulares (fig. 1). En el examen intraoral, presentaba en la región del trígono retromolar izquierdo una masa tumoral, de color rojizo, superficie irregular, no compatible con absceso odontogénico (fig. 2). El paciente presentaba buena higiene bucal, sin signos clínicos de infección dental activa. Se inspeccionan las piezas dentarias 38 y 37 exfoliadas espontáneamente durante su internación, que no presentaban signos de infección. El paciente refiere presentar parestesia del nervio dentario inferior izquierdo.
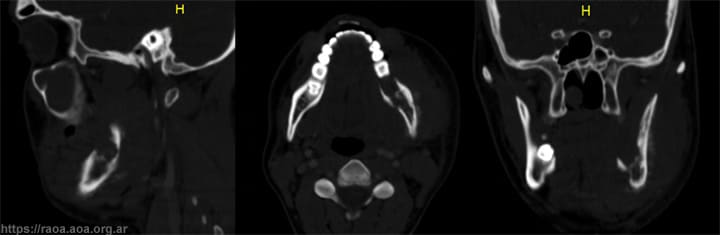
Se solicita de urgencia una TAC helicoidal de macizo facial para evaluar el compromiso óseo. La misma mostró una formación expansiva con densidad de tejidos blandos en el espacio facial izquierdo y una lesión radiolúcida en el proceso alveolar del maxilar inferior, con compromiso de tabla lingual y del conducto del nervio dentario inferior (fig. 3).
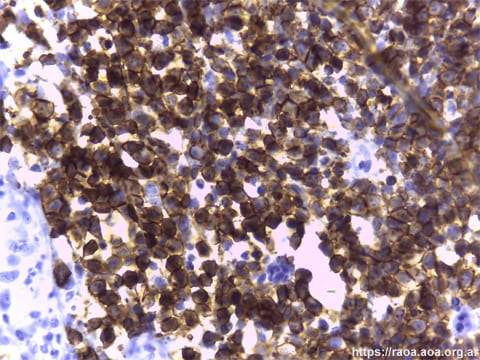
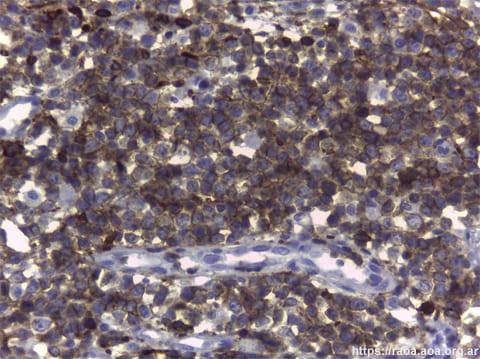
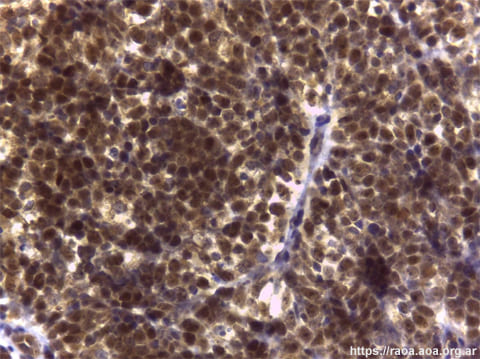
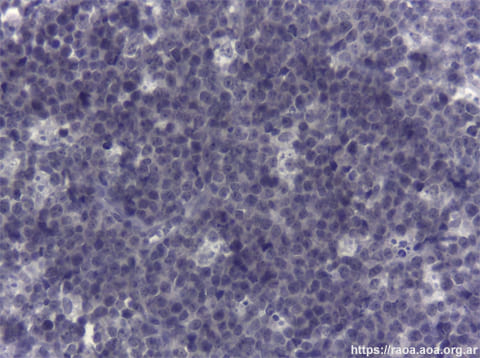
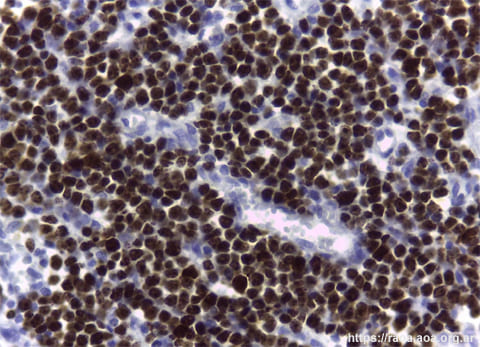
A las 24 horas de la primera consulta, con el consentimiento informado del paciente, se realizó una toma de biopsia incisional de la lesión intraoral en el área retromolar. El Servicio de Patología recibe las tres tomas de biopsia efectuadas al paciente (bucal, intestinal e inguinal). Las mismas fueron remitidas en formol al 10%, procesadas en forma rutinaria y coloreadas con hematoxilina-eosina. Se efectuó además inmunomarcación en el fragmento bucal por ser el más representativo. Este último, de 1,9 cm de dimensión máxima, presentaba un revestimiento constituido por epitelio pavimentoso con focos de exocitosis leucocitaria y cambios celulares reactivos. A nivel del estroma subyacente se observó una proliferación de distribución difusa, en contacto con margen de sección, constituida por células de mediano tamaño y núcleos de cromatina en grumos. Asimismo, observamos la presencia de abundantes macrófagos con cuerpos tingibles, apoptosis y figuras mitóticas (figs. 4 y 5). Las técnicas de inmunohistoquímica (IHQ) demostraron positividad para CD20, CD 10 y bcl-6; CD3 y bcl-2 negativos (figs. 6-9). El índice de proliferación con Ki-67 fue del 95% (fig. 10). Según el contexto clínico, se trata de un cuadro morfológico y de inmunomarcación de Linfoma de Células B “agresivo”, sugestivos de LB. Si bien la apariencia morfológica de un “cielo estrellado” se le atribuye al LB, otros linfomas también lo pueden presentar. No se dispuso de recursos para poner en evidencia las alteraciones del gen MYC.
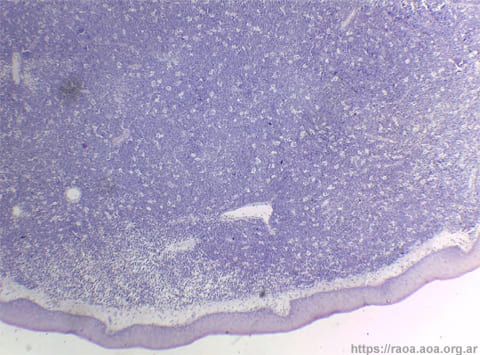
Figura 4 Proliferación celular de disposición difusa con aspecto en “cielo estrellado”. Hematoxilina-Eosina, 40X.
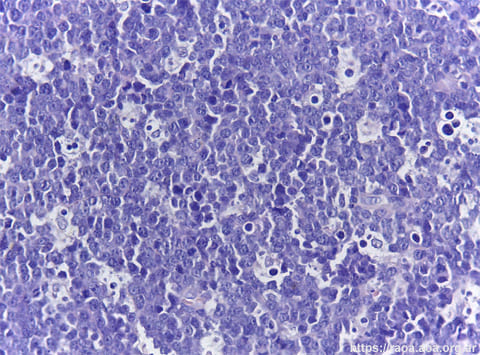
Figura 5 Proliferación celular de hábito linfoide con numerosos cuerpos apoptóticos, presencia de figuras mitóticas y abundantes macrófagos con cuerpos tingibles. Hematoxilina-Eosina, 400X.
El paciente fue diagnosticado en un estadio IVB, con compromiso por encima y debajo del diafragma y del sistema nervioso central (SNC) con infiltración focal de médula ósea. La citometría de flujo informó fenotipo compatible con infiltración del líquido cefalorraquídeo por células aberrantes de mediano tamaño y moderada complejidad interna, con características inmunofenotípicas que podrían ser compatibles con la sospecha diagnóstica de LB (positivo CD19, CD20, CD38, CD45, Kappa sup y negativo Lambda cit, CD34). Comenzó la quimioterapia con el régimen terapéutico de 6 bloques con el protocolo 11-LNH-Bu-08 del Grupo Argentino de Tratamiento de la Leucemia Aguda (GATLA). Durante el tratamiento, el paciente presentó múltiples complicaciones generales (neutropenia febril, trombocitopenia severa, herpes genital) y bucales (mucositis grado III, lesiones purpúricas y candidiasis bucal).
El tumor bucal comenzó a disminuir su tamaño desde el inicio de la quimioterapia (fig. 11). La TAC de control realizada después de 7 meses mostró la remisión de las lesiones radiolúcidas observadas al comienzo y una regeneración significativa del hueso alveolar (fig. 12). El paciente ha estado bajo observación durante 12 meses presentando remisión completa de la enfermedad tanto bucal (fig. 13) como sistémicamente.
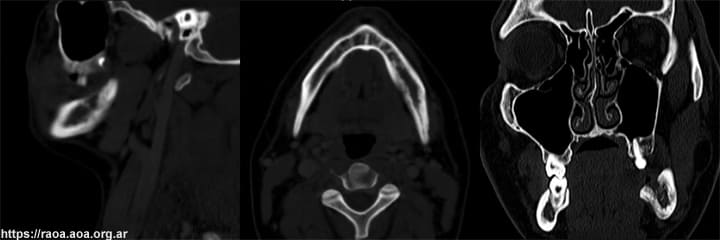
Figura 12 Corte sagital, axial y coronal de la TAC helicoidal con contraste endovenoso de control a los 7 meses de evolución.
Discusión
Cuando los signos y síntomas de LB se desarrollan en la cavidad bucal como una masa tumoral que produce asimetría facial similar al presente caso, la lesión inicial a menudo se diagnostica clínicamente como una infección dentoalveolar.(5,7-11) En el caso presentado se asoció en su estadio inicial a la erupción del tercer molar. Numerosos pacientes con LB que presentan dolor dental como síntoma inicial han sido diagnosticados erróneamente, dilatando así el diagnóstico y el tratamiento de LB. 7 Sivollela et al 3 describieron un caso de LB esporádico con dolor moderado localizado en el tercio posterior mandibular izquierdo, mal diagnosticado inicialmente como osteomielitis, en un adulto con infección por VIH desconocida.
En sus estadios más avanzados, el LB puede imitar una gran variedad de patologías agresivas orofaciales, que incluyen lesiones óseas de la mandíbula, como tumor de células gigantes, lesiones fibro-óseas, fibroma osificante juvenil, histoplasmosis, histiocitosis de células de Langerhans y otras neoplasias malignas. 4 Cuando el paciente concurre al Servicio, ya existía una alta sospecha de linfoma por su cuadro general y la lesión intraoral presentaba un gran tamaño.
Dentro de las limitaciones en el manejo del caso clínico debemos mencionar la falta de acceso en salud pública a ortopantomografía para una detección temprana de afección maxilar, PET-TC, identificación de la translocación del gen MYC y la infección por VEB. Es necesario remarcar las limitaciones en la definición del diagnóstico, debido a que ningún Figura 13. Control al finalizar el tratamiento de quimioterapia. parámetro, como la morfología, el análisis genético o la inmunotipificación, puede usarse como gold standard en forma independiente; es necesaria una combinación de todos ellos. 1
El LB es un tumor altamente agresivo, pero curable. La quimioterapia intensiva conduce a una supervivencia general a largo plazo en el 70-90% de los casos, y los niños obtienen mejores resultados que los adultos. Sin embargo, existen varios factores de pronósticos adversos: enfermedad en estadio avanzado, afectación de la médula ósea y el SNC, tumor no resecado mayor a 10 cm de diámetro y niveles elevados de lactato deshidrogenasa sérica. La recaída, si ocurre, generalmente se observa dentro del primer año después del diagnóstico.1 El manejo quirúrgico del LB se limita a la biopsia. 2 El rol del odontólogo es fundamental como parte del equipo para arribar al diagnóstico, realizar el tratamiento dental previo a la quimioterapia y el tratamiento paliativo de las manifestaciones bucales que puedan surgir durante el tratamiento.
El LB esporádico es una neoplasia maligna agresiva, que rara vez afecta a adultos con manifestaciones intrabucales iniciales. En presencia de lesiones gingivales o alveolares anormales, o cuando el tratamiento inicial no responde como es esperable, se debe sospechar de una enfermedad no odontogénica y se debe realizar la prueba de diagnóstico por imágenes y/o histopatológica, según corresponda.
Este linfoma tiene una alta tasa de proliferación y un tiempo de duplicación rápido, por lo que el diagnóstico diferencial de otras enfermedades bucales benignas es de gran importancia para poder diagnosticarlo y tratarlo en estadios iniciales, y mejorar así el pronóstico de los pacientes.
El LB revela diferentes características clínicas y biológicas, que dependen principalmente de la región geográfica investigada. 12 Son necesarios estudios de series de casos que evalúen, en la población argentina, las características clínico-patológicas del LB con afección de los maxilares.