Introducción
Las lesiones periapicales resultantes de la infección del sistema de conductos radiculares constituyen una de las patologías mas frecuentemente observadas en la práctica clínica. Luego de un tratamiento endodóntico adecuado, la reparación de las lesiones patológicas preexistentes (habitualmente observadas como áreas radiolúcidas en las radiografías preoperatorias) suele producirse por medio de la regeneración de trabéculas óseas, normalización del espacio periodontal y la neoformación de una cortical ósea sin interrupciones. (1-5) Sin embargo, en algunos casos la nueva formación de hueso puede ser reemplazada por un tejido colágeno fibroso, sin células inflamatorias, habitualmente denominado fibrosis periapical posendodóntica (FPPe). Este tejido puede observarse en los controles a distancia como un área radiolúcida persistente, aún en los casos en los que el tratamiento endodóntico haya sido bien realizado. 6
En comparación con lesiones patológicas tales como granulomas o quistes, la FPPe es una respuesta reparativa generalmente asintomática que tiene una prevalencia de entre 6,6% y 12,1%,5 y que no debería ser inicialmente considerada por el clínico como un indicio de fracaso del tratamiento endodóntico original. 7 En estos casos, la imagen radiográfica, e incluso la tomografía computarizada de haz cónico (CBCT), suele revelar la presencia de una cortical ósea consistente y bien definida rodeando el área radiolúcida, lo que de por sí puede considerarse como ausencia de tejido patológico. (3,6) Sin embargo, el uso de las imágenes por si solas puede resultar insuficiente para obtener un diagnóstico preciso. 8 En ese sentido, obtener una muestra histológica preoperatoria del caso podría ser esencial para una correcta toma de decisiones y una adecuada orientación del tratamiento.
La muestra permitiría al clínico realizar un diagnóstico preciso, y así evitar errores de interpretación que lleven a decisiones inapropiadas, tales como un retratamiento innecesario, una cirugía apical o una extracción dentaria innecesaria. La mayoría de los investigadores considera que la obtención de una biopsia mínimamente invasiva es el procedimiento clínico indicado para el diagnóstico previo en los casos en los que haya presencia de áreas radiolúcidas asintomáticas persistentes. 9 En otros casos, donde por diferentes motivos es necesario realizar la extracción de la pieza dentaria, el estudio histopatológico del material removido resulta sumamente útil para la confirmación del diagnóstico.
El objetivo de este trabajo es describir el diagnóstico y los aspectos clínicos, radiográficos e histopatológicos de un caso de fibrosis periapical posendodóntica en una pieza dentaria con pulpa necrótica y lesión periapical.
Caso clínico
Un paciente masculino de 44 años de edad con historia médica sin particularidades relevantes fue derivado a la consulta con la indicación de realizar un tratamiento endodóntico en el incisivo lateral superior izquierdo. El paciente manifestó que sentía molestias agudas e intermitentes en la zona superior de la encía vestibular correspondiente al ápice del diente. En el examen clínico se observó una restauración distovestibular extensa de resina compuesta, que según el paciente había sido realizada aproximadamente dos años antes por su odontólogo. Las pruebas de vitalidad fueron negativas, aunque se observó sensibilidad a la percusión vertical. El diente no presentaba movilidad, no había tumefacción y los tejidos circundantes se encontraban dentro de los parámetros normales. En el examen radiográfico, se observó la presencia de un área radiolúcida periapical de gran tamaño, de bordes irregulares e imprecisos y áreas difusas de reabsorción radicular (fig. 1A). En base a los resultados del examen clínico y radiográfico, el diagnóstico fue de necrosis pulpar y lesión compatible con granuloma periapical reagudizado.
Luego de explicarle en detalle los riesgos y los beneficios del tratamiento endodóntico, el paciente firmó el consentimiento informado. Se aplicó anestesia local con carticaína 4% y L-adrenalina 1:100.000 (Laboratorios Bernabó SA, Buenos Aires, Argentina), se aisló el campo operatorio con goma dique, se accedió al conducto radicular y se lo exploró con una lima tipo K #15 (Dentsply-Maillefer, Ballaigues, Suiza).
Se determinó la longitud de trabajo (LT) mediante el localizador apical Root ZX (J. Morita, Kioto, Japón). La preparación se realizó con instrumentos ProTaper Next (Dentsply-Sirona, Charlotte, Estados Unidos) y se irrigó con solución de hipoclorito de sodio al 5,25%. La irrigación final fue realizada con EDTA al 17% durante 1 minuto, seguida por un lavaje abundante con suero fisiológico. El conducto se secó con conos de papel y se obturó con conos de gutapercha y el sellador endodóntico Sealapex (Sybron Endo, Orange, CA). El acceso coronario fue sellado temporalmente con IRM (Dentsply Ind. Com. Ltda, Petrópolis, RJ, Brasil) (fig. 1B).
En el control realizado a los 10 días posoperatorios, el paciente se encontraba confortable y no presentaba sintomatología, por lo que fue derivado a su odontólogo para que le realizara la restauración coronaria. En el control, realizado a los 6 meses, el paciente continuaba asintomático. El examen radiográfico reveló la persistencia de pequeñas áreas de reabsorción en el extremo apical de la raíz. El tamaño de la lesión había disminuido ligeramente, aunque aún presentaba bordes indefinidos e irregulares. En el seno del área radiolúcida se pudo apreciar la presencia de pequeñas masas radiopacas (fig. 1C). En base al cuadro clínico favorable, se decidió continuar con los controles periódicos. El último control clínico y radiográfico fue realizado a los 36 meses postratamiento. El diente continuaba asintomático y sin movilidad.
El examen radiográfico revelo que el tamaño de la lesión se había reducido significativamente y presentaba bordes bien definidos. El extremo apical de la raíz se había remodelado y se observó el comienzo de la formación de una cortical ósea rodeando al área radiolúcida (fig. 1D). El paciente fue citado para un nuevo control, pero no asistió al mismo.
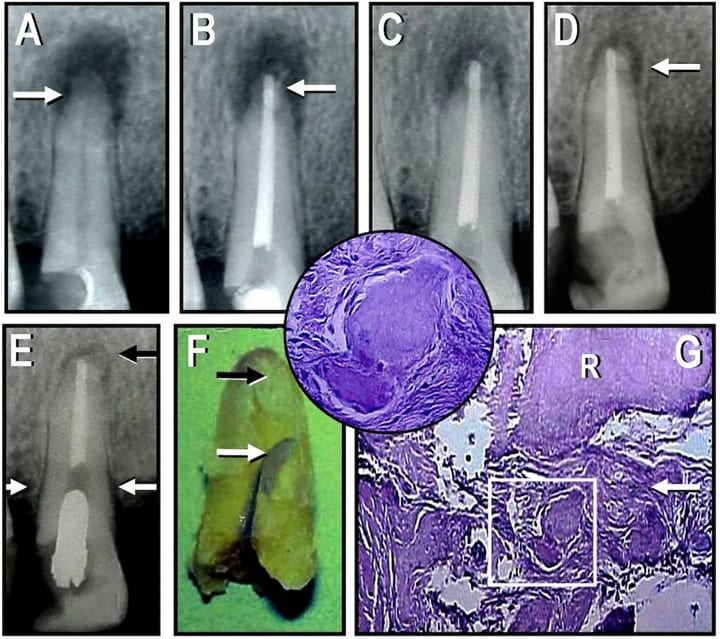
Figura 1 A: Radiografía preoperatoria del incisivo lateral superior izquierdo que presenta una lesión periapical de bordes irregulares y áreas de reabsorción radicular a nivel del ápice (indicada con la flecha). B: Radiografía posoperatoria inmediata. Se observa la obturación del conducto radicular, una ligera sobreobturación con el sellador y la obturación de una foramina apical (indicada con la flecha). C: Radiografía de control obtenida a los 6 meses postratamiento. El tamaño de la lesión se ha reducido ligeramente, pero aún persisten áreas de reabsorción radicular. D: Radiografía obtenida a los 36 meses postratamiento. El área radiolúcida se ha reducido significativamente y presenta bordes nítidos. Se observa el inicio de en la formación de una cortical ósea que intenta rodear la lesión (indicada con la flecha). El extremo apical de la raíz se ha normalizado y parte del material de restauración coronaria se ha perdido. E: Radiografía obtenida a los 4 años y 2 meses postratamiento, en la que se observa un poste roscado de gran calibre en el conducto radicular, un ensanchamiento del espacio periodontal y una pérdida de la cresta ósea (indicadas con las flechas blancas). La flecha negra indica la presencia de una cortical ósea sin interrupciones rodeando el área radiolúcida persistente. F: Imagen fotográfica de la raíz extraída obtenida luego de su fijación. Se observa la extensión de la fractura radicular (indicada con la flecha blanca) y el tejido adherido al extremo apical de la raíz (indicada con la flecha negra). G: Sección histológica del ápice radicular (R) y del tejido fibroso denso adherido (indicado con la flecha). Se observa la presencia de calcificaciones distróficas (en la zona del recuadro blanco). (Hematoxilina-eosina; magnificación original x 400). Inserto: Mayor aumento del área del recuadro blanco en G, donde se puede observar que los nódulos cálcicos se encuentran rodeados por una delgada cápsula compuesta por fibroblastos y fibrocitos. (Hematoxilina-eosina; magnificación original x 1000).
Luego de 4 años y dos meses, el paciente concurrió a una consulta de emergencia manifestando dolor en el incisivo lateral previamente tratado. Se observó una ligera tumefacción en la zona anterosuperior izquierda. El dolor se exacerbaba a causa de la palpación. El examen radiográfico reveló la presencia de un poste roscado de gran calibre en el espacio del conducto radicular (fig. 1E). Se observó también una inflamación y retracción gingival de aproximadamente 3 mm con pérdida de la cresta ósea en las zonas mesial y distal de la raíz, dejando expuesta la superficie radicular. Al realizar una exploración minuciosa de la zona distal se detectó una fractura de orientación oblicua, cuyos fragmentos se separaban al introducir un explorador. El área radiolúcida periapical aún estaba presente, pero no se observaron cambios dimensionales importantes con respecto al último control realizado. El examen de la radiografía permitió también observar la presencia de una cortical ósea consistente y sin interrupciones que rodeaba los bordes bien definidos del área radiolúcida.
Como resultado del examen clínico y radiográfico se le sugirió al paciente realizar la extracción del diente. Una vez firmado un nuevo consentimiento informado se administró anestesia local y el diente fue extraído conjuntamente con una masa de tejido blando adherido al ápice de la raíz. Durante la extracción, y a causa de la fragilidad del remanente dentario, se produjo la pérdida de una gran parte de la estructura coronaria. La pieza extraída fue conservada en solución de formol al 10% y remitida al laboratorio para su procesamiento y posterior estudio histopatológico.
Previamente a su descalcificación, el diente se lavó con suero fisiológico y se observó que la fractura se extendía con ligera orientación hacia palatino (fig. 1F). Se obtuvieron secciones longitudinales semiseriadas que incluían el extremo apical de la raíz y el tejido blando que la acompañaba. Las secciones se colorearon con hematoxilina y eosina, y luego se observaron y fotografiaron en un fotomicroscopio (Carl Zeiss, Oberkochen, Alemania). La observación microscópica reveló que la masa de tejido adherido al ápice radicular estaba constituida por un tejido colágeno fibroso denso sin células inflamatorias, donde podían observarse varias calcificaciones distróficas rodeadas por una delgada capa de fibroblastos y fibrocitos (fig. 1G).
Discusión
El desarrollo de una FPPe en lugar del proceso reparativo por medio de tejido óseo constituye un verdadero dilema para la toma de decisiones en la clínica diaria. El desconocimiento de su etiología y sus características clínicas y radiográficas puede producir una orientación errónea de los tratamientos por parte del clínico. El origen de las FPPe ha sido discutido durante décadas, y sin embargo, aún no se ha podido obtener un consenso definitivo entre los diferentes investigadores. Horka et al. (6) sugirieron que la FPPe es una consecuencia de la detención de la función de osteoblastos producida por señales inhibitorias específicas, emitidas por los restos epiteliales de Malassez, y cuya presencia ha sido observada en el 52% de los granulomas periapicales y en menor proporción en otras patologías. 10 Frente a esas señales se iniciaría una rápida reacción defensiva por medio de la producción y desarrollo de fibras colágenas que impiden la diferenciación de los osteoblastos y el posterior desarrollo de tejido óseo. (6,11) Por su parte, en su histórico trabajo de 1999, Nair12 afirmó que las FPPe se originan a partir de las células formadoras de tejido conectivo que, bajo determinadas condiciones, pueden llegar a colonizar el área perirradicular antes que las células responsables de generar tejido óseo y periodontal. Neville et al. 13 indicaron que las FPPe se desarrollan con mucha frecuencia en los casos en los que, a causa del crecimiento incontrolado de un proceso patológico preexistente, las corticales óseas se encuentran destruidas o inexistentes, observación que también ha sido confirmada por Lee et al. 11 Estos últimos (11,13) , concluyeron que, ante la pérdida del periostio adyacente y por la imposibilidad de formar trabéculas óseas, se produce una “reparación defectuosa” constituida por un tejido fibroso en lugar de tejido óseo. Otro de los posibles mecanismos sugeridos como origen de las FPPe es la producción excesiva de colágeno tipo III, generalmente acompañada por una deficiencia en la función de las metaloproteinasas que no llegan a degradar la sobreproducción de la matriz extracelular durante el período de reparación-remodelación. 14
En el presente caso clínico, el área radiolúcida inicial se redujo significativamente luego de 36 meses de realizado el tratamiento, y persistió sin sintomatología y sin cambios dimensionales durante 4 años y 2 meses. Este resultado concuerda con las observaciones de Peñarrocha et al.(4), quienes demostraron que las FPPe son asintomáticas en el 78,1% de los casos analizados y no presentan signos de inflamación, salvo en aquellos casos donde se ha producido una reinfección del conducto radicular.
En base a estas observaciones se sugiere que, si el tratamiento endodóntico original ha sido correctamente realizado y el área radiolúcida periapical se ha reducido y persistido en esas condiciones sin sintomatología, debería sospecharse en primera instancia que se trata de una FPPe y no de un proceso patológico persistente. (5,6,11) En estos casos, y en la medida en que el cuadro clínico y radiográfico no revele cambios importantes, la conducta clínica preferida por la mayoría de los investigadores y clínicos es la de continuar con los controles periódicos sin realizar otra intervención. Si aún persistieran dudas, la obtención de una biopsia preliminar es el procedimiento clínico recomendado. (9,15)














