Introducción
La esclerodermia es una enfermedad autoinmune poco común que afecta la piel y los órganos internos. 1 Los principales efectos de la esclerodermia son el engrosamiento y endurecimiento de la piel, y la inflamación y cicatrización de muchas partes del cuerpo, que causan lesiones en los pulmones, riñones, corazón, aparato digestivo y otras áreas. Su evolución puede ser muy grave. Si bien aún no existe una cura, ya se cuenta con tratamientos eficaces para algunas formas de la enfermedad.
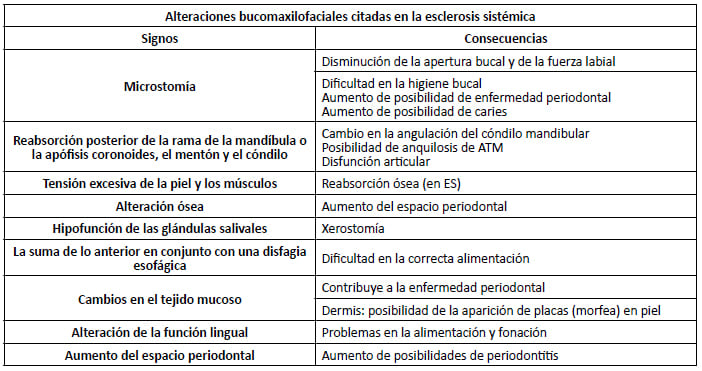
A nivel bucomaxilofacial es el signo más frecuente la dificultad para la apertura bucal por la microstomía y la xerostomía. Esta revisión narrativa tiene por objetivo describir las manifestaciones bucomaxilofaciales y el manejo odontológico del paciente con esclerodermia.
Desarrollo
Etiopatogenia y clasificación
El mecanismo íntimo de la esclerodermia se basa en el aumento de colágeno de la dermis, la hipodermis y/u órganos internos, con engrosamiento y hialinización. Además, se producen alteraciones vasculares cuya relación con la fibrosis aún no está totalmente aclarada. (1)
Actualmente, se piensa que hay genes en el huésped, susceptibles a algún agente exógeno, que desencadenan la enfermedad. El proceso causa lesiones en los vasos sanguíneos o los afecta indirectamente al activar el sistema inmunitario. Los fibroblastos se activan como parte de la respuesta a la lesión tisular.
Los mecanismos interrelacionados que provocan la inflamación inmune y las lesiones por el suministro inadecuado de sangre impulsan el proceso, convirtiéndolo en crónico. El colágeno, producido en exceso, interfiere en el funcionamiento normal del órgano, y puede generar una insuficiencia orgánica. (1)
Existen dos tipos principales de esclerodermia. La forma localizada afecta solamente a un área local de la piel en forma de placas o parches (morfea), una franja a lo largo de un brazo o una pierna (esclerodermia lineal) o una línea en la frente (esclerodermia en coup de sabre, o golpe de sable). (2) Es muy infrecuente que la esclerodermia localizada se vuelva sistémica.
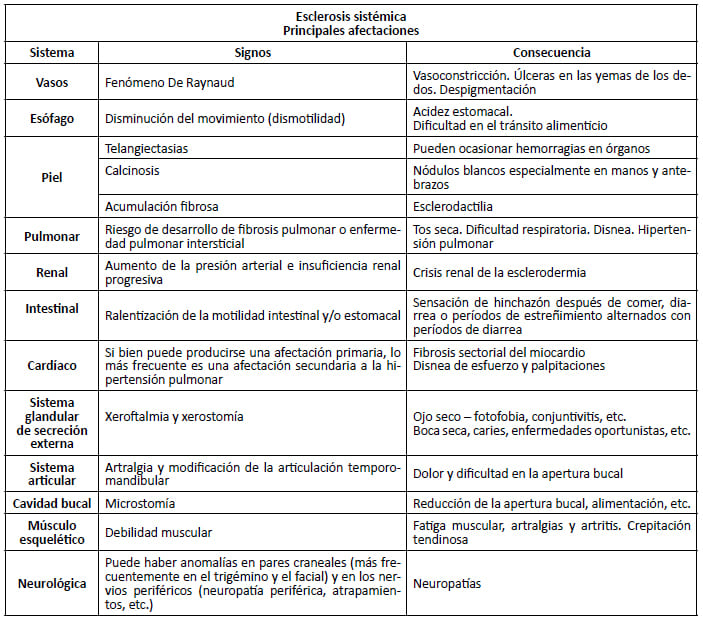
La esclerosis sistémica (ES) por lo general afecta a la piel y los sistemas internos del cuerpo. Se caracteriza por el compromiso difuso del tejido conectivo, los vasos de la piel y los órganos internos, que conduce al endurecimiento y la fijeza de los tegumentos; y por alteraciones vasculares expresadas por el fenómeno de Raynaud. La ES puede afectar al corazón, los pulmones, vasos sanguíneos, riñones y tracto gastrointestinal. (3,4)
Ésta, a su vez, presenta dos tipos: la ES cutánea limitada y la ES cutánea difusa. Su diferencia radica en la extensión de la piel afectada. Ambos tipos pueden afectar el rostro. La ES cutánea limitada puede afectar manos, antebrazos, pies y la parte inferior de las piernas. La ES cutánea difusa afecta manos, antebrazos, la parte superior de los brazos, tronco y muslos. Es importante establecer la distinción entre la modalidad limitada y la modalidad difusa de esta enfermedad, ya que la extensión de la piel afectada tiende a ser un reflejo del grado de afectación de los órganos internos. Ambos tipos presentan el fenómeno de Raynoud. (5)
En 1862 Maurice Raynaud describió una serie de lesiones provocadas por el frío o el stress. Desde entonces se emplea el término “fenómeno de Raynaud” para definir estos episodios vasoespásticos, que se manifiestan con cianosis o palidez en los dedos de las manos y los pies, generalmente con posterior hiperemia por reperfusión.
La ES limitada se denomina síndrome de CREST cuando presenta calcinosis subcutánea, fenómeno de Raynaud, trastorno de la motilidad esofágica, esclerodactilia (sclerodactyly) y telangiectasia. (6) Las manifestaciones clínicas varían según la extensión y la gravedad de la enfermedad. El fenómeno de Raynaud y la esclerosis de la piel se hallan casi siempre presentes. Otras manifestaciones son: microstomía, hipercromías e hipocromías (aspecto en sal y pimienta), telangiectasias faciales y cicatrices puntiformes de los pulpejos.
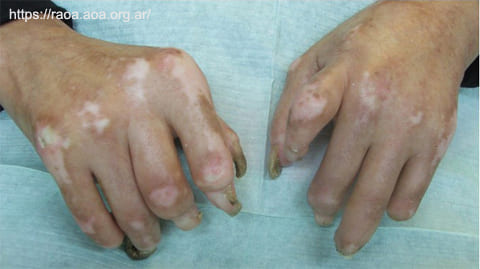
La esclerodactilia (también llamada “manos en garra”) se produce por la tensión de la piel desarrollada con la acumulación de tejido fibroso, que hace que los dedos se encojan (figs. 1 y 2). (7)
La microstomía se va desarrollando por la misma razón, complicando la atención odontológica.
El fenómeno de Raynaud con frecuencia se acompaña de parestesias y disestesias y, dependiendo de la gravedad del cuadro, puede producir ulceraciones e incluso necrosis. Se sostiene que más del 90% de los pacientes con ES presentan este fenómeno. En la actualidad, se cree que los factores que lo desencadenan son locales. (8-10)
Frecuencia y epidemiología
La esclerodermia es poco frecuente. La ES tiene una prevalencia de entre 7 y 489 casos por millón de habitantes, y una incidencia de 0,6 a 122 casos por millón de personas y por año. La afectación de mujeres respecto a hombres es de 3-4:1. La edad media de aparición de la enfermedad es entre los 30 y los 50 años, y es muy infrecuente en niños. La esclerodermia juvenil localizada es la forma más frecuente en niños, habitualmente aparece entre los 6 y los 9 años, aunque puede suceder antes. Su incidencia se estima que está entre 0,34 a 2,7 casos por 100.000 al año. (10)
En los Estados Unidos se calcula que entre 75.000 y 100.000 personas sufren esclerodermia. (3) En Argentina, un informe del Hospital Italiano de Buenos Aires encontró una proporción mujer/hombre de 12:1.11 Rosa et al. (12) han reportado una tasa de incidencia de 21,2 casos por millón de personas al año y una prevalencia de 296 casos por millón de habitantes.
Un estudio del Hospital Provincial del Centenario de Rosario, Argentina, observó que sobre 74 pacientes el fenómeno de Raynaud tuvo una incidencia del 81% y la esclerodactilia del 96%. (3)
Diagnóstico, tratamiento general y evolución
Debido a que la esclerodermia involucra una gran cantidad de órganos, el paciente suele recurrir a su médico clínico o al especialista en reumatología, quienes tendrán el desafío de diagnosticar la enfermedad (tabla 1).
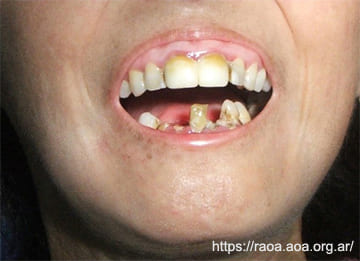
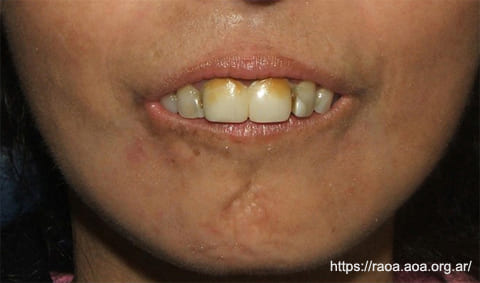
Figura 3 Esclerosis sistémica. Apertura bucal disminuida por la microstomía y las alteraciones en las articulaciones temporomandibulares (ATM)
La esclerodermia se desencadena por un conjunto de factores genéticos, ambientales e infecciosos, por lo que se la considera una enfermedad tripartita. En ella se asocian defectos de autoinmunidad humoral y celular, fibrosis y cambios vasculares específicos. Estos tres eventos patológicos pueden ocurrir y progresar en forma independiente.
El diagnóstico médico de la enfermedad se orienta a determinar la autoinmunidad, con la búsqueda de anticuerpos circulantes contra una variedad de antígenos nucleares. La activación de las células T puede ser una expresión de la enfermedad, y las biopsias cutáneas la pueden demostrar. (13) La fibrosis es la culminación de los tres eventos (inmunológicos, vasculares y fibrogénicos) que caracterizan a la enfermedad.
No hay un tratamiento específico, por lo que se deberán tratarán cada una de las patologías a medida que se vayan presentando. El tratamiento de los pacientes con ES requiere no sólo de una atención médica multidisciplinaria, sino también de la colaboración del propio paciente, su familia, los fisioterapeutas, el personal de enfermería, de terapia ocupacional, los trabajadores sociales, e incluso los servicios comunitarios. Si el paciente es fumador se deberá insistir en que deje el hábito. (14)
Pocos tratamientos han sido realmente efectivos para el tratamiento de las afectaciones cutáneas de la enfermedad. Los pacientes con esclerodermia saben que deben mantener su cuerpo caliente con ropa en varias capas, botas y guantes cuando hace frío. Es fundamentar calentar el torso, así como los dedos, las manos y los pies, y persistir en mantener la piel bien hidratada, teniendo extremo cuidado durante las tareas diarias evitando los cortes en la piel. El ejercicio regular y la terapia física contribuyen a mantener las articulaciones flexibles.
Es posible que el paciente padezca de depresión o cambios de humor, por lo que se recomienda el apoyo profesional de psicólogos y psiquiatras. La cronicidad de la enfermedad, los cambios físicos que ocasiona, así como las limitaciones que produce, pueden llevar a la baja de la autoestima. El apoyo de familiares y amigos, más allá del tratamiento profesional, es fundamental para mantener la calidad de vida. (2)
Evaluación y tratamiento odontológico del paciente con esclerodermia
A nivel bucal, la esclerodermia se relaciona con afecciones como xerostomía, microstomía, caries y enfermedad periodontal.15,16 El tratamiento odontológico requiere un manejo integral que comprenda las patologías bucales presentes y los síntomas permanentes característicos de la enfermedad sistémica de base. (17,18)
Una revisión de la literatura sobre bases de datos realizado por Hadj Said et al. (19) sobre 380 pacientes con ES refiere que los principales síntomas reportados fueron la limitación de la apertura de la boca (69,8% de los casos), el ensanchamiento del ligamento periodontal (67,3%), xerostomía (63,4%), telangiectasia (36,2%) y lesiones óseas (34,5%).
El tratamiento de los pacientes con esclerodermia requiere de intervenciones integrales y de cierta multidisciplinariedad, teniendo en cuenta el estadio de la enfermedad. Las manifestaciones bucales de la esclerodermia, además de producir signos y síntomas incómodos para los pacientes, son un factor de riesgo para la exacerbación o aparición de caries y enfermedad periodontal (tabla 2).
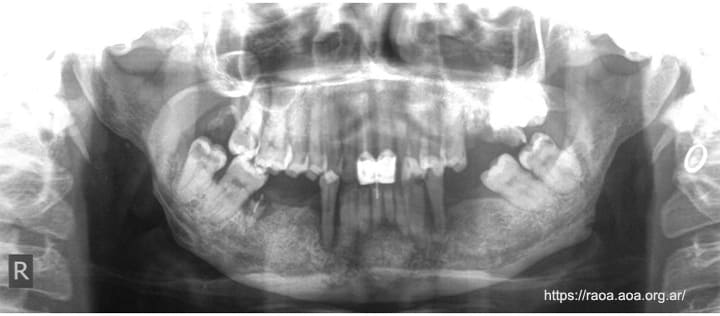
Figura 4 Ortopantomografía en la que observan cambios de los ángulos mandibulares y la modificación de la arquitectura
La microstomía, la xerostomía y la disminución de la destreza manual que presentan estos pacientes, facilitan la formación del biofilm. (20) Por lo tanto, se debe realizar una evaluación odontológica periódica para promover el autocuidado y la salud bucal en estos pacientes. Un estudio de Yueng et al. (21) realizado en la Universidad de Medicina de Carolina del Sur sobre 48 pacientes con ES, demostró que es posible mejorar su higiene bucal, a pesar de las dificultades de la enfermedad.
Asimismo, es fundamental que los médicos tengan conocimiento acerca de las implicancias bucales de la ES, propendiendo al tratamiento multidisciplinario. Es vital que el médico realice la derivación oportuna al odontólogo para iniciar cuanto antes un plan de limitación y control del biofilm, además de los tratamientos en tejidos duros y blandos que correspondan. (22,23) En este sentido, ninguna estrategia para conseguir ese objetivo debiera ser desestimada.
Un estudio demostró que la utilización de dispositivos adaptativos, como los cepillos dentales eléctricos y los ejercicios bucomaxilofaciales, son útiles para el control del biofilm y para mejorar la salud bucal a largo plazo en pacientes con esclerodermia. (24)
En las imágenes de este artículo se evidencian algunas de las condiciones orales más frecuentes en pacientes con esclerodermia, tales como: la rigidez de la piel y de la encía, la disminución en la apertubucal, de la secreción salival y de la semimucosa labial, y la dificultad para realizar una adecuada higiene oral por pérdida de la motricidad y la tirantez propia de la piel del paciente (fig.3). La ES se manifiesta con labios adelgazados, con rigidez, y con la aparición de pliegues radiados. En la piel se pueden observar telangiectasias. La lengua puede endurecerse, dificultando el habla y la deglución. El compromiso de esófago, que origina la disfagia, aumenta los problemas de alimentación.
Un estudio sobre 80 pacientes con ES reportó que el 92,5% presentaba síntomas de trastornos temporomandibulares (dolor muscular al masticar, dificultad para abrir la boca y dolores de cabeza). (25) La microstomía, sumada a las alteraciones que se presentan a nivel del cuerpo mandibular y la articulación, llevan al paciente a la disfunción de la articulación temporomandibular. (26) En algunos casos puede presentarse pseudo-anquilosis de la articulación temporomandibular, debido a una disminución de su movimiento como una consecuencia de la afectación de los tejidos blandos a su alrededor. Algunos pacientes muestran una reabsorción de alguna parte del ángulo mandibular o de la apófisis coronoides. (27)
También se ha reportado reabsorción en el área de inserción de los músculos masticatorios (el temporal, el pterigoideo externo y el vientre anterior del digástrico, por ejemplo). Los ángulos mandibulares generalmente se presentan con modificación, y también se pueden observar reabsorciones del cóndilo y el borde posterior de la rama vertical. Cuando hay reabsorción ósea es habitualmente de forma bilateral (fig. 4).
En estudios radiográficos se ha encontrado que casi un tercio de los pacientes con ES presentan un ensanchamiento uniforme de la membrana periodontal. (28,29) Por otro lado, Pischon et al. (30) indican una mayor pérdida de inserción clínica periodontal en pacientes con ES en comparación con personas sanas.
Se recomienda desarrollar intervenciones desde sus inicios con un equipo multidisciplinario que incluya al odontólogo, con el objetivo de disminuir las manifestaciones bucales. Estos tratamientos odontológicos integrales, más allá de mejorar la estética y la función de los pacientes, contribuirán a mejorar su estado anímico y su autoestima. Las alteraciones bucales en los pacientes con esclerodermia no colocan en riesgo su vida, pero sí afectan su calidad de vida. (31,32) Las sesiones de ejercicios de apertura bucal pueden ser muy útiles. Cruz-González et al. (6) recomiendan la terapia de ejercicios propuesta por Pizzo et al. (33) , con algunas modificaciones. Consisten en aplicar un poco de vaselina en la semimucosa labial, luego estirar las comisuras hacia los lados lo mayor posible con los dedos pulgares durante 15 segundos, seguido de 10 segundos de descanso, y repetir. El tiempo de ejercicios es de 15 minutos, dos veces al día. Esta terapia, con medicamentos tópicos y ejercicio de apertura bucal, ayuda a tolerar las prótesis removibles y los tratamientos, siendo sugerido para los casos con microstomía y anquiloglosia. (34)
La terapia con kinesiología bucomaxilofacial, realizada con el fin de tratar las articulaciones y el sistema estomatognático, también es recomendable. (35,36) Un estudio de Vitali et al. (37) demuestra la importancia de los ejercicios para mejorar la funcionalidad, la movilidad y la fortaleza de los labios, además de la apertura bucal, y la movilidad y fortaleza de la lengua.
La xerostomía es un hallazgo común en pacientes con ES como resultado de la fibrosis de las glándulas salivales y los efectos secundarios de los medicamentos utilizados. Promueve la acumulación de biofilm que, además de causar un alto índice de caries, puede aumentar las infecciones por cándida. La microstomía combinada con la xerostomía limita la posibilidad de utilización de prótesis removibles.
El paciente con esclerodermia y, más aún, el paciente con ES, es una persona que se va deteriorando marcadamente con el paso del tiempo, limitando las posibilidades de rehabilitación odontológica. De aquí la importancia de enfocarnos en los aspectos referidos a la prevención. En estos casos muy poco frecuentes, el tratamiento odontológico debe prever el control periódico de formación de biofilm cada tres meses, la utilización de los índices de caries, gingivales y periodontales correspondientes, el asesoramiento en relación a la dieta y las medidas de higiene necesarias, además de la motivación. (27) La indicación del uso de cepillo de dientes eléctrico puede ser muy útil, además de enjuagues bucales antibacterianos y una dieta equilibrada. Las cirugías de terceros y segundos molares son un importante manejo preventivo a tener en cuenta.
El tratamiento de la xerostomía se basa en la saliva artificial, una estricta higiene bucal y el control de la salud gingival. Es necesario tener en cuenta que la posibilidad de una rehabilitación odontológica extensa quizá se vea interrumpida en pocos años, debido a la historia natural de la enfermedad. (21) Por eso, ante una ES se debería proponer un tratamiento que rápidamente limite las infecciones en general y que permita al paciente una rehabilitación de sus superficies oclusales y/o protéticas, con el fin de que pueda alimentarse correctamente y lograr una mejor calidad de vida. No se ha encontrado referencia de la preparación bucal preventiva de un paciente cuya microstomía y trastornos en la articulación temporomandibular están en aumento y ya son irreversibles, por lo que en cada situación y en cada paciente se debe intentar mantener y mejorar sus condiciones bucales al máximo posible.
Conclusiones
La esclerodermia sigue siendo una enfermedad incurable, pero no por ello intratable. Una vez que el médico asegura el diagnóstico, establecer el subtipo, determinar el estadio evolutivo y las posibles afecciones viscerales son los aspectos a considerar antes de decidir el tratamiento más adecuado.
El odontólogo tiene un rol fundamental en la tarea de mejorar la calidad de vida del paciente, previniendo infecciones, propendiendo a una correcta alimentación y nutrición. La necesidad de consultas preventivas desde la niñez, así como la toma de radiografías panorámicas y una conducta activa del odontólogo, contribuirán al diagnóstico temprano, a un plan de tratamiento eficaz, y ayudarán al paciente a transitar el camino de la enfermedad con una mejor calidad de vida.
Parte del contenido de este artículo fue presentado por el autor al premio bienal 2020 del Colegio de Odontólogos de la Provincia de Buenos Aires bajo el título “Esclerodermia. A propósito de un caso clínico” disponible en el sitio web de la institución.