Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
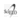 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. vol.85 no.5 Ciudad Autónoma de Buenos Aires oct. 2017
ARTÍCULO ORIGINAL
Resultados hospitalarios y alejados de la cirugía del arco aórtico
Hospital and Long-term Outcomes of Aortic Arch Surgery
ALBERTO DOMENECH, RICARDO MARENCHINO, RICARDO POSATINI, ROBERTO BATTELLINI, JUAN C. VÁZQUEZ, EMILIANO ROSSI, VADIM KOTOWICZ
RESUMEN
Introducción: El tratamiento de los pacientes con patología aguda o crónica del arco aórtico ha estado asociado históricamente a pobres resultados.
Objetivo: El propósito de este trabajo fue analizar los resultados hospitalarios y de seguimiento alejado del reemplazo de arco aórtico según cirugía de emergencia o electiva.
Material y métodos: Estudio de cohorte retrospectivo en el que se incluyeron pacientes intervenidos en el arco aórtico entre enero de 2010 y diciembre de 2016 en un solo centro, a los que se siguió durante un año.
Resultados: De los 65 pacientes incluidos, el 65% fueron de sexo masculino y tuvieron una mediana de edad de 71 años. De las complicaciones posoperatorias se halló que el requerimiento de asistencia ventilatoria mecánica prolongada fue mayor en las cirugías de emergencia que en las electivas (52 vs. 19%, p = 0,006). No se observaron diferencias estadísticamente significativas en la incidencia de reoperación por sangrado, mediastinitis, accidente cerebrovascular e insuficiencia renal con requerimiento de diálisis en el posoperatorio. La mortalidad intrahospitalaria fue del 15% y la observada al año, de 24%; no se presentaron diferencias estadísticamente significativas según si el procedimiento fue de emergencia o electivo.
Conclusiones: En esta cohorte de pacientes operados en el arco aórtico no se encontraron diferencias estadísticamente significativas en la mortalidad hospitalaria y anual entre aquellos intervenidos de emergencia y en forma electiva. Los pacientes mayores de 75 años presentaron casi 4 veces más riesgo de muerte durante el primer año que los menores. La mortalidad y el accidente cerebrovascular posoperatorio observados fueron semejantes a los reportados en registros recientes. Se encontró una llamativamente baja tasa de reoperaciones por sangrado. Si bien las tasas de complicaciones (ya sea reoperación por sangrado, ACV, IRA o infección) no fueron estadísticamente diferentes, esto puede deberse a la baja potencia de la muestra.
Palabras clave: Aneurisma - Arco Aórtico - Disección - Reemplazo del arco aórtico
ABSTRACT
Introduction: Treatment of patients with acute or chronic aortic arch disease has been historically associated with poor outcomes. Objectives: Aim of this study was to analyze in-hospital and long-term outcomes of aortic arch replacement comparing emer-gency and elective procedures.
Methods: We conducted a retrospective cohort study in patients undergoing aortic arch surgery in a high complexity center with 1-year follow-up between January 2010 and December 2016.
Results: A total of 65 patients were included; 65% were men and median age was 71 years. Among postoperative complications, requirement of prolonged mechanical ventilation was more common in the emergency surgery group compared with the elective surgery group (52% vs. 19%, p = 0.006). The incidence of reoperation due to bleeding, mediastinitis, stroke, confusion and renal failure requiring dialysis in the postoperative period was similar in both groups. In-hospital mortality was 15% and observed mortality was 24%, without significant differences according to surgical timing.
Conclusions: In this cohort of patients undergoing aortic arch surgery, hospital mortality and 1-year mortality was similar in patients operated on in emergency or electively Of importance, the risk of mortality was 4 times greater in patients > 75 years. The incidence of mortality and postoperative stroke was similar to that reported by recent registries. The incidence of reoperations due to bleeding was conspicuously low. The rate of complications (reoperations due to bleeding, stroke, acute renal failure or infection) was similar in both groups probably because of the lack of power of the sample.
Key words: Aneurysm - Aortic arch - Dissection - Aortic arch replacement
| Abreviaturas | ||
| AA Arco aórtico | PCA | Protección cerebral anterógrada |
| ACV Accidente cerebrovascular | PCR | Protección cerebral retrógrada |
| ARM Asistencia respiratoria mecánica | RPA | Reemplazo parcial del arco aórtico |
| CEC Circulación extracorpórea | SAA | Síndrome aórtico agudo |
| HR Hazard ratio | TBC | Tronco braquiocefálico |
| IRA Insuficiencia renal aguda |
INTRODUCCIÓN
Hasta hace pocos años la cirugía del arco aórtico (AA) estaba reservada a centros quirúrgicos de alto volumen o era evitada, dados los pobres resultados obtenidos con un alto porcentaje de complicaciones, fundamentalmente sangrado intra y posoperatorio y secuelas neurológicas derivadas de la insuficiente protección cerebral.
Griepp, en 1975, describió el uso de la hipotermia profunda con paro circulatorio para el tratamiento de esta patología. (1) A partir de entonces, el número de intervenciones sobre el AA se fue incrementando, y mejoraron las estrategias de canulación arterial periférica para lograr perfusión cerebral o visceral selectiva con hipotermia moderada (1-4).
En años posteriores el abordaje del AA a través de procedimientos híbridos de desconexión y derivación extraanatómica de los vasos supraaórticos, con el implante de una endoprótesis (TEVAR) que cubría desde la porción distal de la aorta ascendente a todo el AA contribuyó a simplificar el abordaje de algunos pacientes. (5)
Una mención especial tiene el diseño y desarrollo de las prótesis tri o tetrafurcadas para lograr la total resección del tejido vascular del AA y derivar la circulación directamente a la aorta descendente y a los vasos supraaórticos. (6)
Las cirugías que involucran el reemplazo del AA se realizan en forma electiva o de emergencia. En el contexto de los síndromes aórticos agudos (SAA), se asocian a una mayor morbimortalidad, debido a la condición crítica del paciente. Existe poca información bibliográfica que compare ambas poblaciones.
El objetivo de este trabajo es analizar los resultados obtenidos en pacientes sometidos a reemplazo del AA comparando la morbimortalidad hospitalaria y al año, según la oportunidad quirúrgica (cirugía de emergencia vs. electiva).
MATERIALES Y MÉTODOS
Se realizó un estudio de cohorte retrospectivo en el que se incluyeron pacientes consecutivos a los que se les realizó reemplazo de arco aórtico entre enero de 2010 y diciembre de 2016 en un centro de alta complejidad. El seguimiento fue de un año a partir de la fecha quirúrgica. Se excluyeron pacientes que ingresaron a quirófano y recibieron maniobras de reanimación cardiopulmonar o presentaron sangrado pericárdico o pleural incoercible al momento de iniciar el procedimiento.
Los datos preoperatorios, los detalles de la intervención y del seguimiento posoperatorio fueron obtenidos de la historia clínica electrónica de la institución.
Las variables evaluadas en este estudio fueron mortalidad hospitalaria y durante el primer año de seguimiento, el tiempo de estadía hospitalaria y las complicaciones intrahos-pitalarias (necesidad de asistencia respiratoria mecánica [ARM] prolongada, reoperación por sangrado, mediastinitis, accidente cerebrovascular (ACV) e insuficiencia renal aguda [IRA] dialítica.
Criterios de indicación quirúrgica del AA:
La indicación de cirugía fue dada fundamentalmente por la presencia de síntomas atribuibles a la enfermedad de ese sector de la aorta. El diámetro del vaso a partir del cual se efectuó la indicación en pacientes asintomáticos fue de 5,5 cm. con patología ateroesclerótica y de 5 cm en aquellos con alteraciones del tejido conectivo. Otras indicaciones fueron síndrome aórtico agudo (SAA), seudoaneurisma e infección. Cuando la indicación de cirugía fue a partir de enfermedad coronaria, valvular o de la raíz o aorta ascendente, se decidió tratar el arco a partir de 4,5 cm.
Descripción de la técnica quirúrgica realizada:
1) Reemplazo total de arco aórtico (RTA): Se incluyeron 2 variantes, una corresponde al procedimiento con AA abierto, en el que se reseca la totalidad del mismo bajo circulación extracorpórea (CEC), canulación arterial a través de arteria axilar derecha, hipotermia profunda y perfusión cerebral anterógrada selectiva uni o bilateral, y se reemplaza por una prótesis de dacron tetrafurcada, la cual se anastomosa distalmente a la aorta descendente y progresivamente subclavia, carótida izquierda y tronco braquiocefálico (TBC) para concluir con una anastomosis proximal al AA en aorta ascendente (Figura 1). La otra técnica consiste en que, con la misma perfusión y protección cerebral, se prepara una "isla de Carrel" completa o incompleta, que involucra 2 o 3 de los vasos supraaórticos, la cual se anastomosa en forma término-terminal a una prótesis de dacron con otra prótesis de dacron se reemplaza el arco desde la aorta ascendente hasta la descendente. Esta prótesis recibe en forma término lateral a la otra prótesis cerca de su anastomosis proximal (Figura 2).

Fig. 1. Reemplazo total de la aorta ascendente y arco aórtico con una prótesis tetrafurcada.
2) Reemplazo parcial del arco aórtico (RPA): Consiste en resecar la curvatura inferior o concavidad del AA hasta el inicio de la aorta descendente, suturando una prótesis en forma de cuña o media caña como anastomosis distal, acompañando una resección de aorta ascendente (Figura 3).
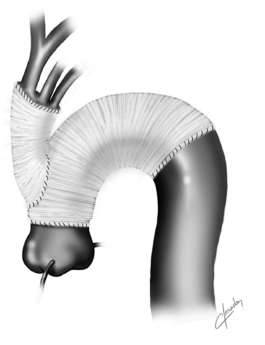
Fig. 2. Reemplazo total de la aorta ascendente y arco aórtico con técnica arch first o debranching central.
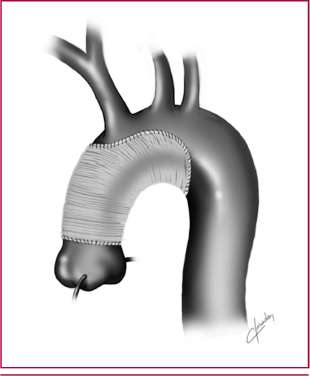
Fig. 3. Reemplazo parcial del arco aórtico.
3) TEVAR: Se implanta una endoprótesis en el AA desde la aorta ascendente, habiendo rederivado la circulación de los troncos supraaórticos (debranching).
Análisis estadístico
Los datos continuos entre los grupos se compararon con la prueba de t de Student si la distribución de las variables era normal o con la prueba de Mann-Withney si no lo era. El análisis de los datos categóricos se realizó con la prueba de chi cuadrado o de Fisher según supuestos. Las variables continuas se expresaron como media ± desviación estándar, mientras que las variables categóricas se expresaron como frecuencia absoluta y relativa.
Se determinó la incidencia acumulada y la densidad de incidencia de la mortalidad durante el primer año. La asociación entre las variables de exposición oportunidad quirúrgica y grupo etario con la mortalidad al año se analizó con el método de riesgos proporcionales de Cox.
Se utilizó como medida de efecto al hazard ratio (HR) y su correspondiente intervalo de confianza (IC) 95%. La representación gráfica del análisis de sobrevida se realizó a través de las curvas de Kaplan-Meier.
Se definió estadísticamente significativo un valor de p < 0,05, trabajando con pruebas de dos colas. Para el análisis estadístico se utilizó el programa STATA 13.1.
Consideraciones éticas
El estudio se realizó siguiendo las recomendaciones en investigación médica sugeridas por la Declaración de Helsinki, las Guías de Buenas Prácticas Clínicas y las normas éticas vigentes.
RESULTADOS
Entre enero de 2010 y diciembre de 2016 fueron intervenidos 398 pacientes en la aorta torácica (raíz, sector ascendente, arco o descendente). De ellos, 71 pacientes recibieron tratamiento sobre el AA y fueron candidatos para incluir en el estudio. Se excluyeron 6 pacientes porque ingresaron al quirófano con maniobras de reanimación cardiopulmonar o presentaron sangrado pericárdico o pleural incoercible al iniciar el procedimiento. Se siguió a cada paciente durante un año, y se observó una pérdida de seguimiento del 18,5%.
Sobre 65 pacientes incluidos, el 65% fueron de sexo masculino y tuvieron una mediana de edad de 71 años (RIC 64-77 años).
La etiología de la patología aórtica fue ateroes-clerótica en el 52% y degenerativa, en el 48% de los casos.
Considerando la oportunidad quirúrgica, el 35% de los procedimientos fueron de emergencia, debidos a SAA. El resto fueron realizados de forma electiva por aneurisma crónico (52%), disección crónica (9%), seudoaneurisma (2%) y disección aguda tipo B (2%).
No se observaron diferencias estadísticamente significativas en el sexo, edad y la prevalencia de comor-bilidades entre los grupos de cirugía de emergencia y electiva, salvo en el caso de dislipemia (22 vs. 57%, p = 0,01), enfermedad vascular periférica (4 vs. 29%, p = 0,02) e insuficiencia renal crónica (0 vs. 19%, p = 0,02) que fueron más prevalentes en el grupo de pacientes con intervenciones electivas (Tabla 1).
Tuvieron antecedente de cirugía cardíaca previa el 4% del grupo de cirugía de emergencia y el 12% del grupo electiva (p = 0,31).
De acuerdo con la técnica empleada no se hallaron diferencias entre el reemplazo total del AA, el parcial y TEVAR según la oportunidad quirúrgica, como así tampoco en la de procedimientos combinados. Los tiempos de circulación extracorpórea y de clampeo aórtico no presentaron diferencias estadísticamente significativas, a diferencia del tiempo de paro circulatorio, que fue más prolongado en las intervenciones de emergencia (mediana 34 vs. 24 min, p < 0,0028).
El tiempo de internación fue mayor en el grupo operado de emergencia, 19 días (RIC 12-36) vs. el grupo electivo, 8 días (RIC 6-20) (p = 0,004).
En cuanto a las complicaciones posoperatorias, se halló que el requerimiento de asistencia ventilatoria mecánica prolongada fue mayor en las cirugías de emergencia que en las electivas (52 vs. 19%, p = 0,006). No se observaron diferencias estadísticamente significativas en la incidencia de reoperación por sangrado, mediastini-tis, accidente cerebrovascular, confusión e insuficiencia renal con requerimiento de diálisis en el posoperatorio.
| Total (n = 65) | Emergencia (n = 23) | Electiva (n = 42) | ||
| Características basales | ||||
| Edad, años [(mediana [(RIC])] | 71 (64-77) | 71 (54-76) | 71 (64-78) | 0,77 |
| Sexo masculino, % | 65 | 70 | 62 | 0,54 |
| Comorbilidades, % | ||||
| Obesidad | 23 | 22 | 24 | 0,85 |
| Tabaquismo | 43 | 48 | 40 | 0,57 |
| Diabetes | 8 | 4 | 9 | 0,45 |
| HTA | 78 | 65 | 86 | 0,05 |
| Dísüpemía | 45 | 21 | 57 | 0,01 |
| EPOC | 11 | 13 | 9 | 0,66 |
| Enf. vasc. perif. | 20 | 4 | 29 | 0,02 |
| IRC | 12 | 0 | 19 | 0,02 |
| ACV previo | 12 | 9 | 14 | 0,51 |
| Clase funcional III o IV, % | 6 | 4 | 7 | 0,65 |
| Reoperación cardíaca, % | 9 | 4 | 12 | 0,31 |
| Características operatorias | ||||
| Técnica AA, % | ||||
| RTA | 37 | 39 | 36 | 0,67 |
| RPA | 49 | 52 | 48 | |
| TEVAR | 14 | 9 | 17 | |
| Cirugía combinada, % | 72 | 83 | 67 | 0,17 |
| T. quirúrgicos, minutos [(mediana [(RIC])] | ||||
| CEC | 202 (166-257) | 228 (171-268) | 186 (154-241) | 0,14 |
| Clampeo aórtico | 127 (101-166) | 140 (101-195) | 125 (113-156) | 0,39 |
| Paro circulatorio | 27 (20-41) | 34 (26-54) | 24 (15-32) | < 0,00 |
| Días Internación, [(mediana [(RIC])] | 11 (6-22) | 19 (12-36) | 8 (6-20) | < 0,00 |
La mortalidad intrahospitalaria fue del 15% y la observada al año de 24%, y no se presentaron diferencias estadísticamente significativas según si el procedimiento fue de emergencia o electivo (Tabla 2).
Se observaron, luego de un año de seguimiento, 4 muertes entre los operados de emergencia y 9 muertes, en los que se realizó cirugía electiva. La tasa de incidencia de mortalidad no presentó diferencia estadísticamente significativa entre los grupos según la oportunidad quirúrgica (emergencia vs. electiva) (22 [IC 95% 8,2-58,5] vs. 30 [IC 95% 15,4-57,1] eventos cada 100/personas/año).
En el modelo univariado, los pacientes no mostraron diferencia de mortalidad al año según la oportunidad quirúrgica (HR 0,79, IC 95% 0,24-2,57, p = 0,7).
En el modelo multivariado, luego de ajustar por grupo etario mayor de 75 años, la oportunidad quirúrgica no se asoció con la mortalidad al año (HR 0,9, IC 95% 0,27-2,93, p = 0,857). En este modelo, se observa que pertenecer al grupo etario de mayores de 75 años se asocia a un marcado aumento de la mortalidad al año (HR 3,81, IC 95% 1,24-11,74, p = 0,019).
Tabla 1. Características basales y operatorias según la oportunidad quirúrgica
ACV: Accidente cerebrovascular CEC: Circulación extracorpórea EPOC: Enfermedad HTA: Hipertensión arterial RIC: Rango intercuartilo RPA: Reemplazo parcial del arco aorta torácica endovascular pulmonar obstructiva crónica aórtico TEVAR: Reparación de
Tabla 2. Morbimortalidad según la oportunidad quirúrgica
| Total (n = 65) | Emergencia (n = 23) | Electiva (n = 42) | ||
| Complicaciones postoperatorias, % | ||||
| ARM Prolongada | 31 | 52 | 19 | < 0,00 |
| Reoperación por sangrado | 1 | 4 | 0 | 0,35 |
| Medistinitis | 5 | 9 | 2 | 0,25 |
| ACV | 15 | 22 | 12 | 0,29 |
| IRA dialítica | 17 | 26 | 12 | 0,14 |
| Mortalidad, % | ||||
| Hospitalaria | 15 | 13 | 17 | 0,69 |
| Al año | 24 | 20 | 27 | 0,55 |
ARM: Asistencia respiratoria mecánica IRA: Insuficiencia renal aguda
DISCUSIÓN
La cirugía del AA por patología aneurismática de origen degenerativo o ateroesclerótico ha evolucionado en los últimos años gracias a las mejores técnicas quirúrgicas y al diseño de nuevas estrategias de protección cerebral y visceral. (3-6). En este sentido, la protección cerebral directa, ya sea anterógrada (PCA) o retrógrada (PCR), ha mostrado beneficios en términos de disminución del tiempo de paro circulatorio cerebral al mínimo y del grado de hipotermia, ya que permite mantener temperaturas algo superiores. Si bien la preferencia actual es la de utilizar la vía anterógrada uni o bilateral, un estudio aleatorizado de Svensson y otros más recientes de Stamou y Kouchoukos no muestran diferencias significativas entre ambas técnicas. (10, 11) Estos autores enfatizan el potencial beneficio de la PCR al evitar el riesgo de embolia arterial aérea o por manipulación de los catéteres de perfusión.
En el análisis de comorbilidades de nuestra población es de destacar la elevada prevalencia basal de hipertensión arterial (79%), tabaquismo (43%) y disli-pemia (45%) con respecto a la población general. Estos valores son comparables a los hallados en publicaciones similares sometidas a cirugía del AA. (8, 9, 12)
Los pacientes sometidos a procedimientos electivos, si bien no presentaron diferencias con respecto a su edad con los intervenidos de emergencia, tuvieron mayor prevalencia de enfermedad vascular periférica e insuficiencia renal crónica. Lo que nos sugiere que se trata de pacientes con mayor carga de enfermedad vascular.
La elección de la técnica quirúrgica fue a discreción del cirujano actuante. La técnica híbrida consistió en la colocación de un TEVAR luego del debranching. Esta técnica fue preferida en caso de evaluación de alto riesgo para la realización de un procedimiento abierto.
Los pacientes intervenidos de emergencia tuvieron mayor tiempo de paro circulatorio, lo que podría estar relacionado con la mayor dificultad técnica en suturar tejidos con disección aguda.
Considerando las complicaciones posoperatorias, los pacientes operados de emergencia tuvieron ma-
yor proporción de asistencia ventilatoria prolongada que el grupo operado en forma electiva. Este grupo también presentó un mayor número de días de internación. En lo referente al accidente cerebrovascular posoperatorio se observó que lo presentó el 22% de los casos del grupo intervenido de emergencia y el 12% de los de forma electiva. Si bien esta diferencia no fue estadísticamente significativa, esto sería atribuible a falta de poder, dado el escaso número de eventos observados.
En nuestra cohorte, encontramos una baja incidencia de reoperaciones por sangrado (1%), marcadamente menor a las publicadas por otros autores. (9-12)
Evaluando datos de la bibliografía, encontramos reportes de mortalidad hospitalaria sorprendentemente baja en series de centros especializados. (7, 8) Sin embargo, en registros multicéntricos como el europeo que incluye a más de 1200 pacientes operados en 11 centros, la mortalidad hospitalaria fue superior al 11% y se presentaron un 11% de complicaciones neuroló-gicas. (9) Nuestra cohorte presentó una mortalidad hospitalaria global del 15%; nuestra población era de mayor edad que la de este registro.
Si bien no se observaron diferencias de mortalidad estadísticamente significativas entre los grupos de cirugía de emergencia y electiva sobre el AA, esto podría deberse a falta de poder para detectar diferencias dado el escaso número de eventos observados durante el seguimiento en nuestro estudio. Es de destacar que cuando se ajustó la mortalidad por el grupo etario al que pertenecían los pacientes, los mayores de 75 años presentaron casi 4 veces más riesgo de muerte que los menores; esta es una diferencia estadísticamente significativa.
La principal limitación de nuestro estudio es que es retrospectivo y con un número limitado de pacientes provenientes de un único centro.
CONCLUSIONES
En esta cohorte de pacientes operados en el AA no se encontraron diferencias estadísticamente significativas en la mortalidad hospitalaria y anual entre los intervenidos de emergencia y en forma electiva. Es de destacar que los pacientes mayores de 75 años presentaron casi 4 veces más riesgo de muerte durante el primer año que los menores.
La mortalidad y el ACV posoperatorio observados fueron semejantes a los reportados en registros recientes.
Se encontró una llamativamente baja tasa de reoperaciones por sangrado.
Si bien las tasas de complicaciones (ya sea reoperación por sangrado, ACV, IRA o infección) no fueron estadísticamente diferentes, esto puede deberse a la baja potencia de la muestra.
Agradecimiento
Las ilustraciones de las técnicas quirúrgicas fueron realizadas por el Sr. Guillermo Almada
Declaración de conflicto de intereses
El autor Vadim Kotowicz declara ser Consultor de Johnson & Johnson Medical Care y de Medtronic Inc.
(Véanse formularios de conflicto de intereses de los autores en la web/ Material suplementario).
BIBLIOGRAFÍA
1. Griepp RB, Stinson EB, Hollingsworth J F, Buehler D. Pros-thetic replacement of the aortic arch. J Thorac Cardiovasc Surg 1975;70:1051-63.
2. Urbanski P P, Lenos A, Bougioukakis P, Neophytou I, Zacher M, Diegeler A. Mild-to-moderate hypothermia in aortic arch surgery using circulatory arrest: a change of paradigm? Eur J Cardiothorac Surg 2012;41:185-91.
3. Kulik A, Castner C F, Kouchoukos N T. Outcomes after total aortic arch replacement with right axillary artery cannulation and a pre-sewn multibranched graft. Ann Thorac Surg 2011;92:889-97. http:// doi.org/btxdnw
4. Kim T, Martin TD, Lee WA, Hess PJ Jr, Klodell CT, Tribble CG, et al. Evolution in the management of the total thoracic aorta. J Thorac Cardiovasc Surg. 2009;137:627-34. http://doi.org/d7q9xn
5. Ishimaru S. Endografting of the aortic arch. J Endovasc Ther 2004;11:II62-71. http://doi.org/cgcn
6. Spielvogel D, Strauch JT, Minanov O P, Lansman SL, Griepp RB. Aortic arch replacement using a trifurcated graft and selective cerebral antegrade perfusion. Ann Thorac Surg. 2002;74:S1810-4. http://doi.org/fqpv3j
7. LeMaires S, Weldon S, Coselli J. Total aortic arch replacement: current approach using the trifurcated graft technique. Ann Cardio-thorac Surg 2013;2:347-52.
8. Bashir M, Field M, Shaw M, Fok M, Harrington D, Kuduvalli M, et al. Influences on Early and Medium-Term Survival Following Surgi-cal Repair of the Aortic Arch. Aorta 2014;2:56-73. http://doi.org/cgcp
9. Urbanski P P, Luehr M, Di Bartolomeo R, Diegeler A, De Paulis R, Esposito G, et al. Multicentre analysis of current strategies and outcomes in open aortic arch surgery: heterogeneity is still an issue. Eur J Cardiothorac Surg. 2016;50:249-55. 10.1093/ejcts/ezw055
10. Svensson LG, Nadolny EM, Penney DL, Jacobson J, Kimmel WA, Entrup MH, et al. Prospective randomized neurocognitive and S-100 study of hypothermic circulatory arrest, retrograde brain perfusion, and antegrade brain perfusion for aortic arch operations. Ann Thorac Surg. 2001;71:1905-12. http://doi.org/frtthh
11. Stamou C, Rausch L, Kouchoukos N, Lobdell K, Khabbaz K, Mur-phy E, et al. Comparison between antegrade and retrograde cerebral perfusion or profound hypothermia as brain protection strategies during repair of type A aortic dissection. Ann Cardiothorac Surg 2016; 5: 328-35. http://doi.org/cgcw
12. Thomas M, Li Z, Cook D, Greason K, Sundt T. Contemporary results of open aortic arch surgery. J Thorac Cardiovasc Surg 2012;144:838-44. http://doi.org/czz28t














