Mujer de 73 años, alérgica a penicilina, ex tabaquista, con antecedentes de HTA, EPOC, FA paroxística anticoagulada, colocación de MCP VVI-r en el último año por síncope cardiogénico en el contexto de síndrome taquicardia-bradicardia.
Es hospitalizada por EAP hipertensivo, con adecuada respuesta a tratamiento diurético y vasodilatador EV. A su vez presentó cuadro clínico compatible con EPOC reagudizado, por el cual se inició tratamiento con claritromicina EV a la dosis de 500 mg cada 12 horas. ECG ingreso: Ritmo sinusal, FC 75, AQRS entre -30° y -60°, P de 80 PR de 160, QRS de 160, QTc 391, imagen de bloqueo completo de rama izquierda.
72 horas luego del ingreso desarrolla múltiples episodios de Taquicardia Ventricular Polimorfa No Sostenida, con descompensación hemodinámica, manifestada con presíncope. (Figura 1) En ECG de superficie se evidencia ritmo de MCP que alterna con ritmo propio sinusal con imagen de bloqueo completo de rama izquierda a una FC de 75 lpm, EV polimorfas con fenómeno de R sobre T, y fenómenos de fusión y pseudofusión, prolongación de QT, con un QTc de 671. (Figura 2)
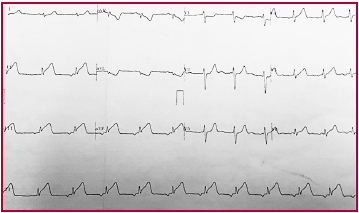
Fig. 1 Electrocardiograma tomado a las 3 horas de inicio del dolor torácico, donde se evidencia un ritmo auricular bajo y corriente de lesión subepicárdica en pared inferior
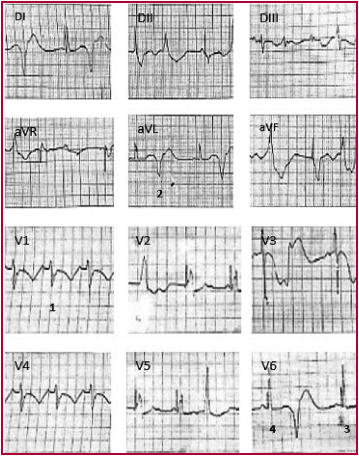
Fig. 2 ECG que muestra ritmo MCP que alterna con ritmo propio sinusal (1), con imagen de bloqueo completo de rama izquierda, a una FC de 75 lpm, EV polimorfas con fenómeno de R sobre T (2), fenómenos de fusión (3), pseudofusión (4) y prolongación del QT (QTc de 671)
Se decide suspender claritromicina; 10 horas después normaliza el QT y desaparecen los episodios de TVPNS, los cuales no repite durante toda la internación, presentando al alta electrocardiograma en ritmo de Fibrilación Auricular, FC de 130 lpm, QRS 140 ms AQRS entre -30° y -60°, QT 360 ms.
La Taquicardia ventricular polimorfa puede ocurrir en presencia de una prolongación del intervalo QT, ya sea por causas congénitas o adquiridas. Es comúnmente inducida por drogas antiarrítmicas que prolongan la repolarización ventricular.
Diversos agentes farmacológicos pueden producir marcada prolongación del intervalo QT. Entre éstos se encuentran los antibióticos, en especial los macrólidos, como la claritromicina, que a través de su metabolito activo, la 14(R)-hidroxi-claritromicina, bloquea la IKr, prolongando el QT. 1
Este fármaco es utilizado frecuentemente para el tratamiento de infecciones respiratorias, no obstante, es poco conocida su asociación con riesgo de muerte súbita y muerte cardiovascular 2, evidenciándose esto en el poco número de casos reportados en la actualidad.
Sin embargo, en estudios observacionales existe un incremento de muerte súbita cardíaca y muerte cardiovascular asociada a macrólidos, en especial en pacientes con riesgo cardiovascular basal elevado. 3
La existencia de anomalías cardíacas, así como la edad avanzada y el sexo femenino favorecería la aparición de arritmias. 4
Se han descripto diversos polimorfismos en la población, distribuidos en prácticamente todos los genes asociados al SQTL, como el K897T (HERG), con una frecuencia en la población de hasta un 15%, que no solo se ha asociado con susceptibilidad a determinados fármacos, sino que también favorece al efecto patogénico de mutaciones en el mismo gen. 5
En un estudio poblacional utilizando como fuente de datos un registro nacional de más de 3.300.000 individuos incluidos en el período de 1997-2011 se identificaron un total de 160.297 pacientes tratados con claritromicina. El número total de muerte cardíaca en este grupo fue de 18. La claritromicina incrementó significativamente el riesgo de muerte cardíaca durante el período de uso del antibiótico (RR 2.07, 95% de IC 1.28 a 3.35). 6
En términos absolutos, el incremento de riesgo estimado fue de 37 muertes por 1.000.000 de pacientes tratados (95% de IC 4 a 90).
En nuestra paciente la clara relación temporal de la prolongación del intervalo QTc y la inducción de arritmia dentro de las 72 hs del inicio del tratamiento, el desarrollo de taquicardia ventricular y la normalización progresiva del ECG tras la retirada del mismo hacen pensar en dicho fármaco como factor desencadenante.
En conclusión, aunque no existan todavía datos suficientes para que la prescripción de este fármaco sea modificada, la presencia de factores de riesgo debería ser tenida en cuenta a la hora de indicar tratamiento con claritromicina.














